『栄養療法成功へのロードマップ』の表はもう埋まりましたか?もしまだ書き込んでいない方は、まずご自身で考えて脳を活性化してからこのブログを読んでくださいね。
ロードマップの内容は、栄養療法で知っておくべき知識の20%程度ではありますが、ここを押さえておけば約80%の不調に対応できると思います。効率的な勉強方法はアウトプットすることです。自分の考えた答えと照らし合わせながら、栄養療法に対する知識をより深めていきましょう。

1. ステップ① 分子栄養学の基本的な考え方を理解する
1-1. 細胞の仕組みを理解する
まずは細胞の仕組みから見ていきましょう。ミトコンドリアの働きはエネルギー産生でしたね。必要な栄養素は、ビタミンB群、CoQ10、マグネシウム、鉄、ビタミンCです。こちらで詳しく解説しているので、復習してみてください。

次は細胞膜です。細胞膜はリン脂質からできています。リン脂質は、脂肪酸、グリセリン、リン酸、コリンで構成されています。親水性のコリンが頭で疎水性の飽和脂肪酸、不飽和脂肪酸が尻尾とすると、尻尾が向かい合い、二重構造を形成しています(脂質二重膜)。飽和脂肪酸は二重結合がないので直線的、不飽和脂肪酸は二重結合を持つため、折れ曲がった形をしています。二重結合がある部分は可動性が高いので、不飽和脂肪酸が多いほど細胞膜の流動性が高くなる、つまり、柔らかい細胞膜になります。
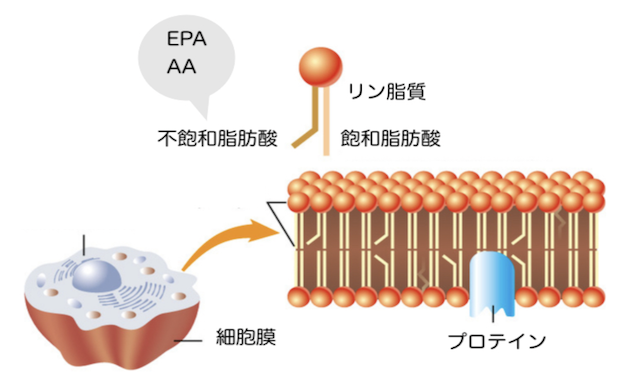
細胞膜の重要な働きの一つに、脳機能を保つことが挙げられます。脳神経細胞は、樹状突起を介し、1,000個もの神経細胞と繋がっています。DHA(ドコサヘキサエン酸)は二重結合が6個もあるのでとても柔らかく、脳に取り込まれて複雑な樹状突起の形態の維持に役立っています。
細胞膜のもう1つの働きとして、炎症の制御があります。不飽和脂肪酸は刺激によって一部が切り出され、エイコサノイドと呼ばれるものに変換されます。代表的なものはプロスタグランジンです。AA(アラキドン酸)からは炎症性プロスタグランジン、EPA(エイコサペンタエン酸)からは抗炎症性プロスタグランジンが出ます。したがって、細胞膜の不飽和脂肪酸の組成が、炎症体質かどうかを決定するのです。アトピー性皮膚炎の人は、摂取する油の種類を考えることがとても重要です。

細胞膜の働きとして、脳機能を保つ、炎症を調整する、まずはこの2つを押さえておきましょう。機能を維持する栄養としては、炎症を抑えるならEPA、脳機能を良くするならDHAが必要になります。EPAはα-リノレン酸から、アラキドン酸はリノール酸から作られます。どちらも必須脂肪酸で体にとって必要なものですが、現代の食事はリノール酸過多になっているので、アマニ油などのリノレン酸系油を積極的に摂取する必要があります。また、細胞膜の材料となるPC(ホスファチジルコリン)のサプリメントもあります。

刺激で細胞膜から遊離する不飽和脂肪酸に
☑️ AAが多いか
☑️ EPAが多いか
が炎症体質かどうかを左右する
核はタンパク質の設計図、小胞体はタンパク質の工場と倉庫の役割を担っており、これらはセットで働きます。タンパク質合成は、核の中にあるDNAという設計図を読み取るところから始まります。DNAにある設計図は持ち出し禁止なので、RNAにコピーしてタンパク質工場である小胞体に受け渡されます。ポイントは、体の環境や栄養状態によってタンパク質が作られたり、作られなかったりするということです。DNAの設計図からタンパク質が作られることを遺伝子の発現と言います。脳神経細胞においては、SAMe、ナイアシン、葉酸といった栄養素が遺伝子の発現を左右します。

タンパク質工場である小胞体は、RNAの情報に則ってアミノ酸を数珠状に繋げた後、折り畳んで立体構造を形成します。この折り畳む工程をフォールディングと言い、フォールディングを担うのが分子シャペロンというタンパク質です。ヒートショックプロテインとも呼ばれ、体に短期間のストレスを与えた時に作られることがわかっています。慢性的なストレスは体の毒ですが、寒中水泳、断食、熱いお風呂、高地トレーニングといった短期間のストレスは体に良い影響をもたらします。

小胞体はタンパク質の倉庫も兼ねていますが、フォールディングがうまく行われず不良品のタンパク質が作られると、出荷できないため不良在庫で溢れてしまいます。これを小胞体ストレスと言います。小胞体ストレスがあればミトコンドリア機能が低下し、ミトコンドリア機能が低下すると小胞体でのタンパク質合成が低下します。小胞体ストレスとミトコンドリア機能低下、この2つはセットで起こります。
| 細胞内の要素 | 働き | 機能を維持するために 必要な要素 |
|---|---|---|
| 核 | タンパク質の設計図 | (脳の場合) SAMe、ナイアシン、葉酸 |
| ミトコンドリア | エネルギーを作る | ビタミンB群、CoQ10、マグネシウム 亜鉛、鉄、ビタミンC |
| 細胞膜 | 脳機能を保つ 炎症を調整する | EPA、亜麻仁油、PC |
| 小胞体 | タンパク質の工場 タンパク質の倉庫 | HSP(寒中水泳、断食) |
1-2. 栄養素の持つ性質を理解する
ビタミンCは、分子構造にエンジオール基を持ち、この部分の水素が非常に離れやすいため、強い抗酸化力を発揮します。また、ヒドロキシル基(-OH)をたくさん持つため、水に溶けやすく体内への吸収が速いのが特徴です。

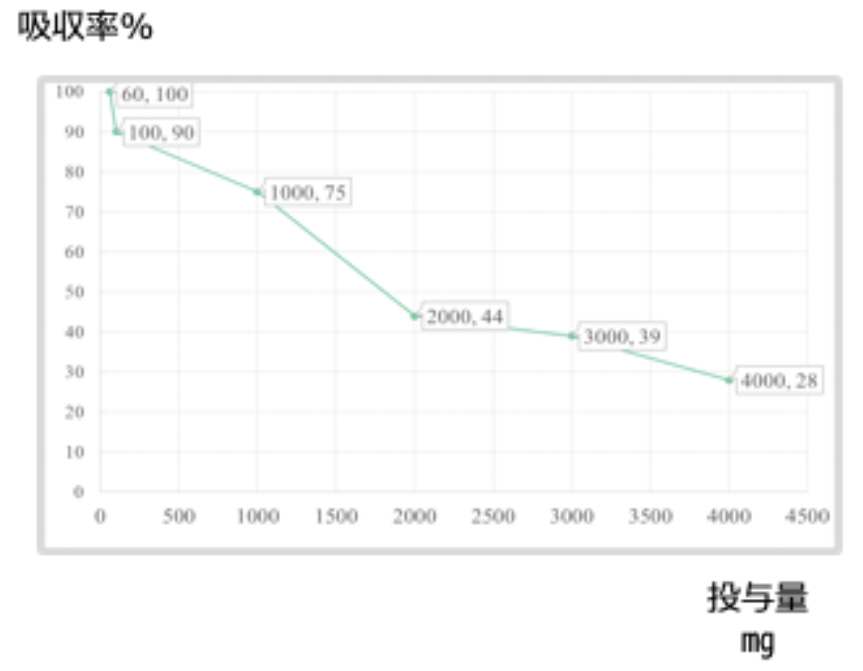
一方、体外への排泄も速いため、頻回摂取する必要があります。栄養素全般に言えることですが、1回の摂取量が多くなると急激に吸収率が低下します。ビタミンCの吸収率は、1000mgでは75%ですが、2000mgでは44%しか吸収されません。したがって、効率のよい摂取量は1回あたり1000mgです。
ミネラルは無機物で難吸収性です。無機物と有機物は、生物学的には炭素があるかどうかで決まりますが、体内で作れるかどうかという指標で区別することもあります。例えば、ビタミンBやビタミンD、ビタミンKは体内合成できるので有機物に分類されます。一方、ミネラルは体内合成できないので無機物です。ビタミンは吸収性が良いので、いかに量を摂るかに主眼が置かれますが、ミネラルの場合は量を摂っても吸収されず、マグネシウムはかえって下痢を起こすだけです。ですから、ミネラルは生体内の利用効率を考えることがポイントです。キレート化されたものを摂取する、経皮吸収させるなど、摂り方に工夫が必要ですし、なんといってもまずは吸収のために腸内環境を整えておくことが大切です。

グリシン酸でキレート加工されている
脂溶性ビタミンの特徴は、脂質とともに吸収されるということです。脂質の吸収には胆汁と消化酵素が必要です。サプリメントで摂る場合は、胆汁分泌が起こっている食後に摂ると吸収されやすくなります。

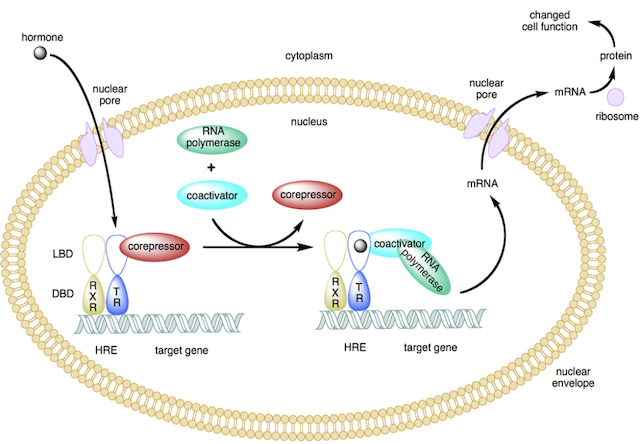
もう1つの特徴は、ホルモンとして働くということです。ステロイドホルモンのような働きをします。ステロイドホルモンは、ステロイド骨格を持つホルモンのことです。細胞膜を通り抜けて、直接核に働きかけてタンパク質を作るので、とても強力な作用を持っています。ビタミンAやDも核に直接作用します。例えば、ビタミンAは細胞分裂のシグナルの働きがあります。強い作用を有するため、生体内では非活性型の状態で肝臓に貯蔵されており、必要に応じて活性型に変わります。したがって、これらの栄養素は通常活性型の薬を摂るのではなく、非活性型のサプリメントを選ぶのが安全です。活性型ビタミンAを摂ると、奇形児の出生率が増えるという報告がありますし、活性型ビタミンDの摂取で高カルシウム血症による腎不全のリスクが上がることがわかっています。
ビタミンD摂取のコツは、血中濃度を見ながら使うことです。ビタミンDは血中濃度で効果が決まります。くる病の予防ができる量は20ng/mlですが、40~60ng/mlまで上げると、がん、ホジキン病、多発性硬化症など様々な疾患に効果を発揮します。しかし、血中濃度が150ng/mlを超えると、今度は副作用のリスクが高まります。非活性型ビタミンDであっても、あまりに量が多くなると一部が活性型に変化し、高カルシウム血症を起こすことがあります。高容量のビタミンDを摂取する場合は、血中濃度をモニターしながら行う必要があります。

このように、ビタミンとミネラルは全く違う性質を持つ栄養素なので、その性質をうまく捉えて使い分けてください。
| 栄養素 | 性質 | 効果的な摂り方 |
|---|---|---|
| 水溶性ビタミン | 有機物で易吸収性 排泄も速い | 少量頻回に摂る |
| ミネラル | 無機質で難吸収性 | 腸内環境改善 キレート 経皮吸収 |
| 脂溶性ビタミン | 脂肪とともに吸収 ホルモンとして働く 濃度で効果が決まる (ビタミンD) | 食後に摂る 非活性型で摂る 血中濃度を見る |
2. ステップ② 三大栄養素と細胞の働きを関連づける
2-1. ミトコンドリアでのエネルギー産生
特定の栄養を偏って摂ると、競合して使われる他の栄養素が消耗します。例えば、ビタミンB1は糖質と競合して使われるため、糖の過剰摂取で枯渇します。スポーツドリンクを大量に飲んだ子供が脚気を発症するのはそのような理由からです。ビタミンB群が欠乏する原因をまとめるとこのようになります。
- ビタミンB1欠乏:糖質過剰摂取
- ビタミンB2欠乏:カンジダ・甲状腺機能低下
- ビタミンB3欠乏:アルコール(NAD↓、NADH↑)
- ビタミンB6欠乏:タンパク質異化亢進
- ビタミンB12欠乏:胃酸不足、甲状腺機能低下
- 葉酸欠乏:メチレーション・葉酸受容体(遺伝的要因)、乳製品摂取
鉄は炎症で代謝が止まります。炎症時に肝臓で産生されるヘプシジンが、鉄を放出するフェロポーチンを抑制してしまうからです。鉄の3分の2はヘモグロビン、3分の1はフェリチンという安全な形で貯蔵されており、血中の鉄は全体のわずか0.1%です。この0.1%の鉄を効率よく回すことで、造血に必要な鉄を確保しているのです。
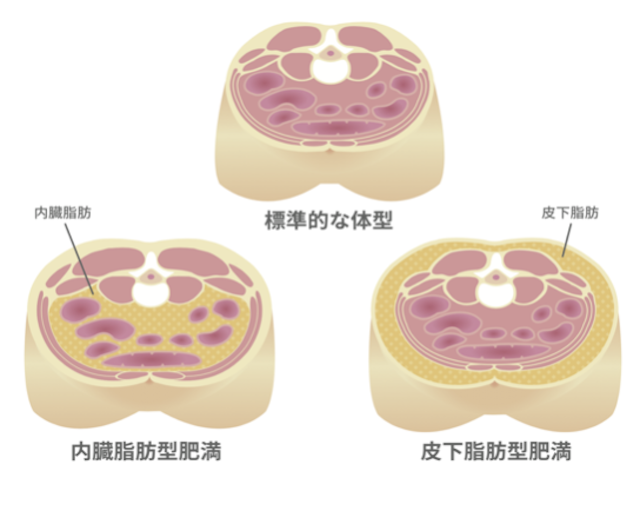
炎症の中でも自覚症状が乏しいものには注意が必要です。例えば、肥満は炎症因子の一つです。なぜ太っている人が糖尿病や心筋梗塞を起こしやすいのかというと、肥大化した脂肪細胞が炎症性の生理活性物質(サイトカイン)を放出するからです。TNFαやIL6などの炎症性サイトカインがインスリンの効きを悪くし、糖尿病を引き起こすのです。太っているから糖尿病になるのではなく、脂肪細胞が炎症を起こしてインスリンの効きを悪くするから糖尿病になるのです。

Front Physiol. 2015 Nov 3;6:304.
Adipokines, diabetes and atherosclerosis: an inflammatory association
https://doi.org/10.3389/fphys.2015.00304
見た目が太っていなければ安心かというと、そうではありません。なぜならば、皮下脂肪よりも内臓脂肪の方が炎症に影響するからです。内臓脂肪が多い糖尿病患者は心血管の疾患を起こしやすいのです。特に日本人は、内臓脂肪がつきやすい体質なので要注意です。他にもストレスや肉食、外食、タバコなども炎症の要因になります。
マグネシウムは、海藻に含まれる程度の量は問題ありませんが、量が増えるほど吸収率が低下します。特にミネラル吸収を左右するのは腸内環境で、短鎖脂肪酸がマグネシウムの吸収を向上させます。また、マグネシウムの過度な消費も不足要因になります。血中のアドレナリンやノルアドレナリン濃度を調整する際にマグネシウムが使われるので、ストレスで枯渇します。副腎疲労を抱えている人のほとんどはマグネシウム不足です。
CoQ10は体内合成されますが、加齢と共に低下します。また、吸収に胆汁を必要とするため、胆汁分泌低下が不足要因となります。
| ミトコンドリアを 動かす要素 | どのような時に足りなくなるか? |
|---|---|
| ビタミンB群 | 糖の過剰摂取 |
| 鉄 | 炎症 |
| マグネシウム | 腸内環境の悪化 ストレス |
| CoQ10 | 加齢 胆汁分泌低下 |
2-2. 細胞膜やコレステロールを構成する脂質
脂質は、細胞膜を構成するリン脂質、コレステロール、中性脂肪、この3つの形で存在しています。中性脂肪(トリグリセリド)は、食事由来の脂肪が腸で吸収されて血液中に取り入れられた外因性トリグリセリドと、一度肝臓に取り込まれた脂肪が再び血中に分泌された内因性トリグリセリドがあります。食後に採血した場合は外因性のトリグリセリド、空腹時採血の場合は内因性のトリグリセリドを主に反映します。食後の採血データであれば当然中性脂肪は上がります。
中性脂肪は体に貯蔵されているエネルギー源で、糖質代謝との関連が高いという特徴があります。中性脂肪はブドウ糖不足を補う形で利用されるので、中性脂肪の低下=低血糖症と捉えることができます。空腹時の中性脂肪が70以下であれば、低血糖症の可能性があります。

コレステロールの働きの一つは、ホルモンの材料になることです。六角形と五角形が4つ合わさった形をステロイド骨格と言いますが、これはコレステロールから作られています。コレステロールは、テストステロン、DHEA、エストラジオール、コルチゾールなどの材料になるため、コレステロールが少ない=ステロイドホルモンが少ないということになります。
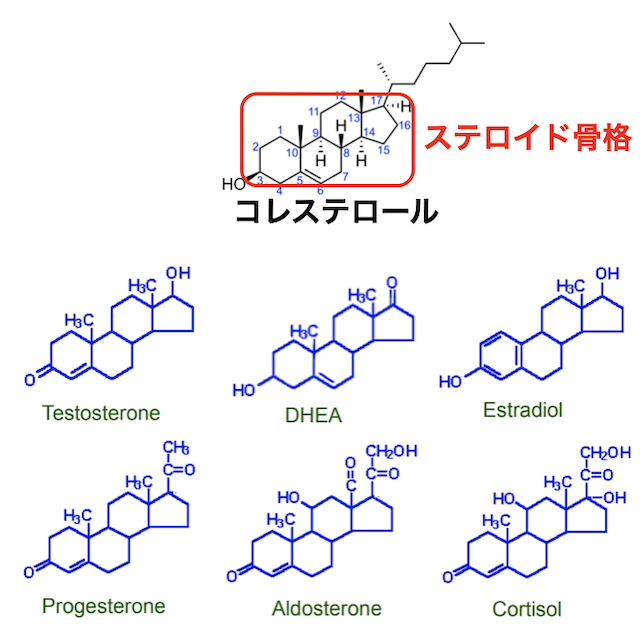
ホルモンの材料が少なくなると、生殖に関わる性ホルモンよりも命の存続に重要なコルチゾールを優先して作るようになります。これがコルチゾールスティールと呼ばれる現象で、慢性的なストレスを抱える人が不妊になる原因の1つと考えられています。

コレステロールは細胞膜の一部にも使われ、細胞膜を補強する役割を担っています。つまり、コレステロールが少ない=細胞膜の強度が低下するということです。これは血液データに溶血として現われることがあります。
さらに、コレステロールの80%は胆汁の生成に使われます。そのため、低コレステロールは脂質や脂溶性ビタミンの吸収不良の原因になります。
細胞膜を構成するリン脂質は、脳機能や炎症の調整に深い関わりがあります(詳細はステップ1へ)。脳に霧がかかったように感じるブレインフォグの症状やアレルギー症状を持っている人は、リン脂質の組成が原因の一つに考えられれます。
| 脂質の種類 | 働きは? | 症状との関わりは? |
|---|---|---|
| 中性脂肪 | エネルギー貯蔵 | 低血糖 |
| コレステロール | ホルモン 細胞膜 胆汁 | 副腎疲労、不妊 溶血 脂溶性ビタミン |
| 細胞膜 (リン脂質) | 脳機能 炎症調整 | ブレインフォグ アレルギー |
2-3. タンパク質のIN OUTバランス
低タンパク症は、血中の総タンパクやアルブミンの値などから判断します。アルブミンは体内のアミノ酸プールの指標として使われる値です。アミノ酸プールを介して、アミノ酸がどこから来て(IN)どこへ行くのか(OUT)、ここを押さえることが低タンパク解消への第一歩です。

アミノ酸のINは、食事と体内でのたんぱく異化(分解)です。アミノ酸のOUTは、排泄、同化(合成)、糖へのエネルギー転換です。食事と排泄がそれぞれ70g、体内合成と分解がそれぞれ200gなので、エネルギーとして使用されなければ、バランスが取れます。低タンパク症の原因の1つは、食事からのタンパク質量不足が挙げられます。1日に体重1kgあたり1.1g必要と言われていますが、この量を満たすのはなかなか大変です。まずは自分の普段の食事中のタンパク質量を知ることから始めましょう。自分では気が付きにくいこともあるので、人に食事内容を見てもらうのも良いでしょう。
| アミノ酸プールのタンパク質INはどこから来る? | 食事 70g 体タンパクの分解 200g |
| アミノ酸プールからのタンパク質OUTはどこへ行く? | 排泄 70g 体タンパクの合成 200g |
| 自分の普段の食事のタンパク質量は? | |
| タンパク質を消耗する原因 (体タンパクの異化が亢進する原因) を挙げてください | 手術、怪我などの侵襲 低血糖 |
食事以上に影響があるのは、タンパク質の異化と同化のバランスです。
いくら食事に気をつけていても、タンパク異化が亢進していては低タンパク質から脱出することはできません。特にタンパク質を最も消耗するのは、ストレス時、手術・怪我の治癒時です。タンパク質の中でも特に分解されやすいのはグルタミンです。グルタミンは非必須アミノ酸ですが、手術後などの強いダメージを受けた時には、必須アミノ酸に変化します。「グルタミンのすべて」(Judy・Shabert、Nancy・Ehrlich、齋藤英昭[監訳])という本によれば、手術後にグルタミン点滴をすることで筋萎縮を防ぐことができます。夜間低血糖起こしている人、低タンパクの人は、ぜひグルタミンを積極的に摂ってください。
3. ステップ③ 栄養学的な血液検査の読み方を学ぶ
3-1. 胃酸分泌を見る項目
胃酸分泌は、タンパク質の消化に関わる重要な因子です。項目としては、ペプシノーゲンが胃酸分泌を反映します。ペプシノーゲンは、タンパク質分解酵素であるペプシンの前駆体で、胃酸によって活性化されるため、胃酸の分泌量と相関します。ペプシノーゲン値が30以下であればかなり低い方です。ペプシノーゲンは、胃がんのスクリーニングにも使われる重要なマーカーです。
J Gastroenterol. 2005 Oct;40(10):938-44.
Serum pepsinogen concentrations as a measure of gastric acid secretion in Helicobacter pylori-negative and -positive Japanese subjects
https://doi.org/10.1007/s00535-005-1677-x
また、胃酸分泌量はMCVとも相関があります。MCVを左右するビタミンB12は、胃酸によって食事中のタンパク質から分離されて吸収されるため、間接的に胃酸分泌量を推し量ることができます。実際に、胃酸を投与することでビタミンB12不足が改善したという報告もあります。
Dig Dis Sci. 1979 May;24(5):397-402. doi: 10.1007/BF01297127.
Clinically significant vitamin B12 deficiency secondary to malabsorption of protein-bound vitamin B12
https://doi.org/10.1007/BF01297127
3-2. 炎症を見る項目
CRPは急性炎症、フェリチンやγ-グロブリンは慢性炎症のマーカーになります。その他に、銅、血清鉄、血小板も炎症マーカーになります。銅は炎症で上がり、血清鉄は炎症で下がります。血小板は炎症性サイトカインを放出して炎症を制御していますので、20万を大きく超える場合は炎症を起こしている可能性があります。ただし、血小板は鉄欠乏性貧血でも上昇します。
Thromb Haemost. 2015 Aug 31;114(3):449-58.
The role of platelets in inflammation
https://doi.org/10.1160/TH14-12-1067
3-3. 溶血を見る項目
活性酸素によって赤血球の細胞膜の破壊が亢進すると、溶血が起こります。コレステロールが細胞膜の強度を支えているため、コレステロールが低い場合も溶血を起こしやすくなります。溶血により、赤血球に含まれるASTやLDHが流出するため値が上昇しますが、より敏感に溶血を見るには、間接ビリルビン、網赤血球、血清鉄、この3つの値を確認します。赤血球が崩壊すると、ヘモグロビンの一部がビリルビンに変化するので、間接ビリルビンが上昇します。0.6以上で溶血とみなします。また、赤血球内の鉄が血液中に放出されるので血清鉄が上昇し、貧血に反応して造血が亢進するため網赤血球が増えます。網赤血球とは赤ちゃんの赤血球のことです。網赤血球の正常値は9~10で、12以上で造血が亢進していると考えます。
3-4. タンパク質代謝を見る項目
総タンパク(TP)やアルブミン(Alb)の他に、LDLコレステロールも良い指標になります。LDL(Low Density Lipoprotein)は、コレステロールを輸送するタンパク質の濃度を表しているからです。また、尿素窒素(Bun)はタンパク質摂取量の指標になります。高タンパク食の人は、Bunが15を超えることも珍しくありません。ただし、Bunは脱水でも上昇するので注意が必要です。通常、Bunとγ-GTPは同じくらいの数値になりますので、確認してみてください。Bunの方が多ければ高タンパク食、消化管出血、脱水の影響が考えられます。逆にγ-GTPの方が高ければ、脂肪肝や胆石が疑われます。

検査データで、単位が「U/l」の項目は酵素活性を表しており、タンパク代謝の影響を受けます。低タンパクの場合は総じて低めになります。
3-5. ミトコンドリア機能を見る項目
ALTはビタミンB6、LDHはビタミンB3、ALPはマグネシウムと亜鉛、フェリチンは鉄の状態を反映し、ミトコンドリア機能を把握することができます。さらに長期的な指標として、LDLコレステロール値が役立ちます。コレステロールを作るには大量のATPが必要だからです。コレステロール値の上昇は、ミトコンドリア機能回復の指標と捉えます。
3-6. 抗酸化力を見る項目
尿酸値は、体内で抗酸化物質としての働きを担っており、ミトコンドリアでのATP産生に応じて値が変動します。ミトコンドリアは、活性酸素に弱いのに活性酸素を発生しやすい細胞内器官です。したがって、体内の活性酸素量と抗酸化力について把握しておくことがとても重要です。
3-7. まとめ
血液検査の読み方を表にまとめるとこのようになります。
| 胃酸分泌を見る項目 | ペプシノーゲン、MCV |
| 炎症を見る項目 | CRP、フェリチン、γ-グロブリン 鉄↓、銅、血小板 |
| 溶血を見る項目 | AST、LDH、ビリルビン 網赤血球、血清鉄 |
| タンパク代謝を見る項目 | ALB、LDL、Bun、γ-GTP U/L(酵素活性)項目 |
| ミトコンドリア機能を見る項目 | ALT(B6)、LDH(B3)、ALP(Mg, Zn) フェリチン(Fe)、LDL、尿酸 |
| 抗酸化力を見る項目 | 尿酸 |
血液データの読み込みは、慣れるまでは難しく感じると思いますが、初めての方は自分の健康診断の結果から、
☑️ ミトコンドリアに必要な栄養の過不足がないか
☑️ 自律神経の過緊張はないか
を読み取ることからスタートしてもよいでしょう。余裕ができたら次は活性酸素や抗酸化力も評価できるようになってください。
3-8. 血液データを読む上での注意
栄養療法の血液検査の読み方は、日本の栄養療法の関係者によって編み出された栄養状態を推測する方法であり、診断をするためのもではありません。
血液検査データが正常だからといって病気を否定できるものでもありません。病気の診断に関しては病院を受診してください。
また、医師・歯科医師ではない方が他人のデータを解析・診断することは医師法違反です。一般の方はこの情報を自分の健康維持にお役立てください。
4. ステップ④ 腸内環境について学ぶ
消化不良は、食後の胃もたれ、胸焼け、胃痙攣、腹部膨満感、食欲不振の他、口の中に不快な味が残るといった症状を指します。消化不良の原因は栄養素別に考えるのがよいでしょう。
4-1. タンパク質の消化不良
タンパク質の消化不良は特に胃酸不足と関係します。胃酸の量はペプシノーゲン検査とMCVの値で推測できます。胃酸不足の多くは、自律神経の過緊張やミトコンドリア機能低下が関わっています。胃酸分泌と腸の蠕動運動は、副交感神経がコントロールしているので、緊張やストレスは消化管全体の動きを止めてしまいます。また、胃酸分泌には大量のATPを消費するので、ミトコンドリアの働きがとても重要です。だからこそ、ミトコンドリアにアプローチして機能を上げる必要があるのです。
ミトコンドリアが本格的に動くまでには時間がかかるので、それまではベタイン塩酸でサポートするのがいいと思います。胃酸分泌を促すレモンや梅干しも有効です。胃酸には殺菌作用もあるので、胃酸分泌が低下するとカンジダやSIBOの発症リスクが高まります。カンジダケアという観点からも、胃酸分泌のケアはとても重要になってきます。
| 栄養素 | 原因 | 検査 | 対策(食事とサプリ) |
|---|---|---|---|
| タンパク質 | 胃酸不足 | ペプシノーゲン MCV | ベタイン塩酸 レモン、梅干し |
4-2. 脂質の消化不良
脂質の消化不良は、胆汁とリパーゼ不足が原因で起こります。脂っぽいものを食べた後の胃もたれ感、コレステロール値、脂溶性ビタミン濃度が胆汁不足を知る手がかりになります。例えば、ビタミンDサプリメントを摂っているのにもかかわらず、血中濃度が上がってこない場合は胆汁不足が原因かもしれません。では胆汁不足の原因は何かというと、それは肝機能の低下です。肝臓と腸は門脈で直結しているので、腸内環境が悪化すると肝機能も低下します。リーキーガットを起こすと様々な異物が腸管から入るので、肝臓がそれらの処理に追われて疲弊してしまいます。したがって、腸を修復し、ミトコンドリア機能を上げ、肝臓で胆汁を十分量作れるようにすることが重要です。それまでは、胆汁酸サプリや胆汁酸合成を促進するタウリン、胆汁分泌を増やす舞茸、もずく、ゴボウなどの水溶性食物繊維を積極的に摂取すると良いでしょう。
| 栄養素 | 原因 | 検査 | 対策(食事とサプリ) |
|---|---|---|---|
| 脂質 | 胆汁不足 | LDLコレステロール 脂溶性ビタミン濃度 | 胆汁酸、タウリン もずく、舞茸 |
4-3. 炭水化物の消化不良
炭水化物は比較的消化の良い栄養素ですが、SIBOの症状があるときは消化不良を起こします。SIBOは、大腸に住む腸内細菌が小腸で増殖してしまった状態を指します。その細菌が水素やメタンガスを出すので、呼気検査で診断できます。治療としては、FODMAPと呼ばれる、発酵性の高い糖質や食物繊維をなるべく避ける食事法があります。また、サプリメントで胃酸や消化酵素を補ったり、ひどい場合は抗生剤治療を行います。カンジダ菌はほとんどの人にいる常在菌ですが、増えすぎると腹部膨満感やリーキーガットを引き起こし、全身症状に繋がります。リーキーガットの診断に感度が高いのは有機検査です。低血糖や慢性疲労を抱えている人にカンジダ感染はつきものです。対策としては、まず糖質をコントロールして低血糖症に対処してから、除菌を行います(詳細はこちら)。
| 栄養素 | 原因 | 検査 | 対策(食事とサプリ) |
|---|---|---|---|
| 炭水化物 | SIBO カンジダ | 呼気検査 有機酸検査 | 低FODMAP食 カンジダ除菌 |
4-4. 消化不良のまとめ
栄養素ごとの消化不良について説明してきましたが、共通点は自律神経の過緊張と咀嚼の不良です。消化酵素のサプリメントに頼りがちですが、まずは咀嚼の習慣付けをきちんとするところから始めたいですね。
| 栄養素 | 原因 | 検査 | 対策(食事とサプリ) |
|---|---|---|---|
| タンパク質 | 胃酸不足 | ペプシノーゲン MCV | ベタイン塩酸 レモン、梅干し |
| 脂質 | 胆汁不足 | LDLコレステロール 脂溶性ビタミン濃度 | 胆汁酸、タウリン もずく、舞茸 |
| 炭水化物 | SIBO カンジダ | 呼気検査 有機酸検査 | 低FODMAP食 カンジダ除菌 |
| 共通するもの | 自律神経の緊張 咀嚼不良 | − | 消化酵素 |
4-5. ディスバイオーシス
ディスバイオーシスとは、腸内細菌の数や種類が減少することで、多様性が低下した状態を指します。腸内細菌の働きは大きく3つあります。
| 腸内細菌の働き | ディスバイオーシス |
|---|---|
| エネルギー補給 | エネルギー低下 |
| 病原菌からの防御 | 悪性細菌、カンジダ増殖(ガス産生、腹部膨満) |
| 全身の免疫調整 | 免疫低下 |
1つ目はエネルギーの補給です。食物繊維を発酵させて、大腸上皮細胞の重要なエネルギー源である短鎖脂肪酸を作ります。短鎖脂肪酸は、ビタミン・アミノ酸合成、ミネラル吸収、胆汁酸代謝にも関わっている重要な物質になります。2つ目は病原菌からの防御です。例えば、腸内細菌の一種であるバクテロイドスは、日和見菌感染の原因になるシトロバクターの餌になる炭水化物を消費して増殖を防いでいます。3つ目は、全身の免疫調整です。正常な腸内細菌叢を持たないマウスにおいて、リンパ球が発達しないことがわかっています。腸粘膜のIgAも全く反応しません。つまり腸内細菌は、全身の免疫細胞の成熟に関わっている、いわば免疫の学校なのです。ディスバイオーシスを起こすと腸内細菌が減るので、この3つの働きが低下してしまいます。

ディスバイオーシスの原因としては、抗菌薬、胃酸抑制剤、欧米型の食事、その他環境因子などが考えられています。欧米型の食事は、食物繊維が少なく脂肪が多いため、短鎖脂肪酸が作られにくく、腸の炎症を起こしやすくなってしまいます。また、大腸粘膜のエネルギーが低下して、下痢や便秘を引き起こし、過敏性腸炎などの症状が出ます。そして、増殖した悪性細菌がアンモニアや硫化水素などの有毒物質を産生するため、お腹が張り便が匂います。カンジダも増え、リーキーガットを引き起こします。
対策としては、プロバイオティクスを摂取するのが手っ取り早いのですが、外から腸内細菌を入れても、腸管免疫に阻まれて定着はしません。したがって、自分の腸内細菌の餌であるプレバイオティクスも一緒に入れる必要があります。この2つを同時に行うことを、シンバイオティクスと言います。ご自身の腸内細菌の多様性は、腸内細菌検査で確認できます。加工食品や外食に頼る食生活の人は50種類くらい、伝統的な和食中心の食生活をしている人は100~150種類の腸内細菌が出てくるでしょう。
| 腸内環境 | 原因 | どんな検査でわかる? | 対策 |
|---|---|---|---|
| ディスバイオーシス | 食事 抗生剤 ストレス | 腸内細菌検査 | プレバイオ+プロバイオ =シンバイオティクス |
4-6. リーキーガット
医学的には、インクリストインティスティナルパーナビリティ(腸管透過性の亢進)という名称で、リーキーガット(腸漏れ)は俗称です。腸粘膜の細胞は、タイトジャンクションという強力なタンパク質によって繋ぎ合わさっていますが、これが炎症や悪性細菌によって緩くなるのがリーキーガットです。リーキーガットが起こると、未消化のタンパク質やウイルス、病原菌、重金属、環境など、様々な異物が腸の免疫バリアを超えて侵入します。これらの異物は直接肝臓に運ばれ、ダイレクトに肝臓にダメージを与えます。肝臓のキャパシティがいっぱいになるので、化学物質過敏症が発症したり、免疫が反応してアレルギーや自己免疫疾患を起こしたりします。また、正常な栄養の吸収力も失われてしまいます。
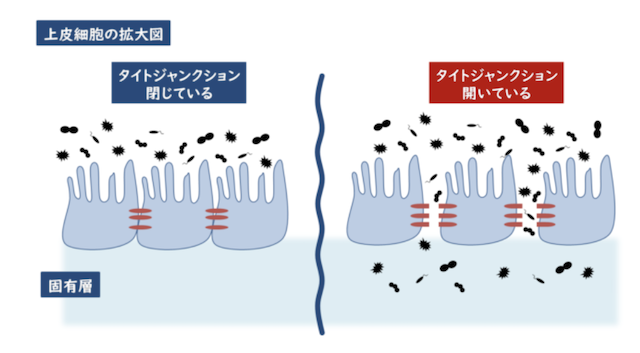
- 未消化タンパク、病原菌、環境ホルモンが体内に入ってくる
- 異物が肝臓にダメージを与える
- 炎症で栄養の吸収が低下する
- 免疫が亢進してアレルギー、自己免疫疾患を引き起こす
リーキーガットの原因は、ストレス、精製炭水化物、加工食品、アルコール、カフェイン、グルテン、ステロイド、抗生物質、カンジダ増殖など、様々です。タイトジャンクションを分解するゾヌリンというタンパク質は、2000年にメリーランド大学のファサーノ教授によって発見されました。セリアック病は自己免疫疾患の一つで、遺伝的要因によりグルテンがゾヌリン分泌を促進することがわかってます。Ⅰ型糖尿病や多発性硬化症、関節リウマチ、クローン病などの自己免疫疾患も全て、腸の透過性が亢進します。自己免疫疾患のある人は、グルテン、ゾヌリン、腸のバリア破壊、これらの機序を理解し、グルテンフリーを実践すると良いでしょう。
Curr Allergy Asthma Rep. 2013; 13(4): 347–353.
Celiac Disease and Autoimmunity: Review and Controversies
https://doi.org/10.1007/s11882-013-0352-1
ゾヌリンの血中濃度は検査で測ることができます。また、様々な食べ物がバリアを通過して免疫反応が亢進するので、食物アレルギーのIgG検査をしてみるのもいいと思います。対策としては、まずは炎症を起こす食事を止めることです。宮澤医院では、加工食品を避け、グルテン・カゼインフリー、砂糖フリーの食事を初期段階でやっていただきます。そして、腸の修復材料であるグルタミン、修復を促すビタミンAを摂取してもらいます。亜鉛も修復に役立ちます。ただ、重度のリーキーガットを起こしている場合、肝臓へのダメージが強すぎてあらゆるサプリメントに過敏になっている人もいるので、そういった場合はボーンブロスを摂ります。グルタミン量はそれほど多くはありませんが、強いアレルギー起こすことなく、ゆっくりと粘膜を修復してくれます。サプリメントを使えば治療のスピードは早まりますが、使えない人にとっては食事が治療になります。食事改善をしっかりやっていくと、段々とサプリメントが受け入れられる体になっていきます。
| 腸内環境 | 原因 | どんな検査でわかる? | 対策 |
|---|---|---|---|
| リーキーガット | 加工食品 小麦粉 カンジダ | ゾヌリン検査 食物アレルギー | 食事 グルタミン ビタミンA ボーンブロス |
5. ステップ⑤ 副腎疲労と低血糖
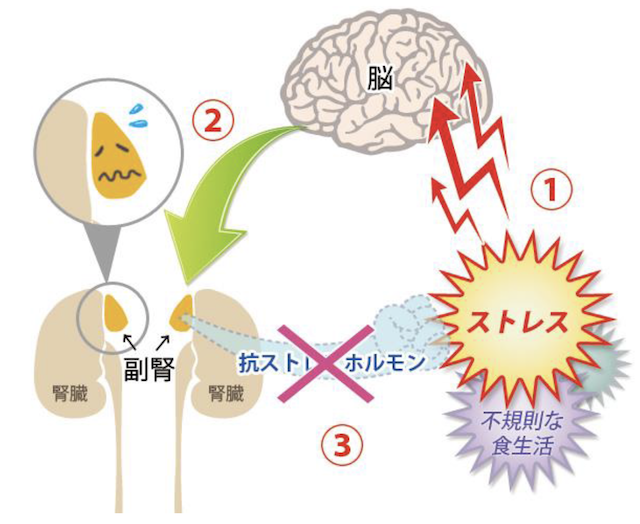
副腎疲労は数年にも及ぶストレスと慢性の炎症によって、副腎機能が低下した状態のことです。副腎から分泌されるコルチゾールには、炎症やアレルギーを抑えたり、血圧や血糖値を保つ働きがあります。したがって、副腎機能が低下してコルチゾール分泌が減ると、立ちくらみ、アレルギー、慢性疲労、低血糖などの症状が出ます。あなたに当てはまる副腎疲労の症状を書いてみてください。
☑️ あなたに当てはまる副腎疲労の症状は?
☑️ あなたが抱えているストレスは?
☑️ その解消法は?
☑️ あなたの抱えている体内の炎症は?
☑️ その対策は?
☑️ あなたが行うべき低血糖対策の食事法は?
人が疲れやすくなる原因には大きく3つあります。
- ミトコンドリアでうまくエネルギーを作れないパターン
- 糖質や脂質が細胞やミトコンドリアの中に入れない、もしくは供給が不安定なパター
- エネルギーは作れているが、無駄に消費されているパターン
糖質が細胞の中に入れないパターンで、最も身近な疾患は糖尿病です。血糖値が上がるとインスリンが分泌され、細胞の受容体に結合します。すると、GLUT4というブドウ糖を取り込むタンパク質が細胞膜に移動し、ブドウ糖が細胞内に取り込まれます。しかし、炎症が起こると、インスリンが受容体に結合しても、GLUT4が動かなくなってしまいます。ブドウ糖が細胞の外に溢れているのに、細胞の中がブドウ糖不足になる、これが糖尿病です。糖尿病の本質は細胞内飢餓なのです。
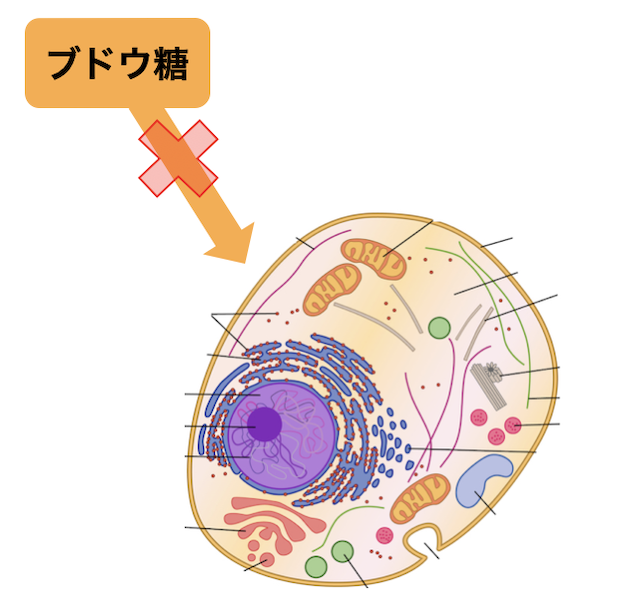
ブドウ糖は細胞膜を通り抜けて、初めてミトコンドリアで使えるようになるので、糖尿病はミトコンドリア機能低下症にもつながります。糖尿病になると甘い物が欲しくなるという話を聞いたことはありませんか?糖尿病は、「糖質が細胞やミトコンドリアの中に入れないパターン」のミトコンドリア機能低下症とも言えるのです。

細胞内飢餓を起こす似たような病態があります。それは機能性低血糖症です。低血糖症とは、血糖値が不安定になる病気で、インスリンの働きが悪かったり、副腎や肝臓の機能低下していることで起こります。
何もする気力がわかない、物忘れがひどい、立ちくらみがするなどの症状があれば、副腎疲労に伴う低血糖がミトコンドリアへの燃料供給を不安定にしてるのだと考えられます。
副腎疲労の原因は、慢性的な炎症、慢性的なストレス、繰り返す低血糖発作です。これらを1つずつチェックして対応していくことが改善策になりますが、最も重要な副腎疲労対策は、エネルギーの無駄遣いを減らすことです。あなたのエネルギー泥棒を見つけ出し、それを退治してください。やりたくないことに時間や労力を奪われ続け、いくらミトコンドリアでエネルギーを作っても全部消費されてしまう人がいます。そんなことに囚われている場合ではないのです。あなたにはもっと他にやることがあるはずですから。そこから抜け出せない人は、ぜひ「嫌われる勇気」(岸見一郎・古賀史健 著)を読んでみてください。
以上が答え合わせでした。いかがでしたか?これらは栄養療法の20%程度ですが、ここを押さえておけば様々な不調の80%に対応できると思います。
6. 補足:カンジダの除菌治療
ここからはカンジダについて少し踏み込んで解説していきます。
6-1. 有機酸検査とカンジダマーカー
有機酸検査でカンジダのマーカーになるのは3番(オキソグルタル酸)、6番(酒石酸)、7番(アラビノース)で、特にアラビノースは高い感度を示します。

シトラマル酸と酒石酸は、リンゴ酸のアナログになります。リンゴ酸のアナログとは、形が似ているのでリンゴ酸の代わりにクエン酸回路に入ることができる物質です。入ってしまうと、TCAサイクルの働きを止めてしまいます。カンジダはシトラマル酸や酒石酸を分泌するため、TCAサイクルが回りにくくなり疲れやすい体になります。同様に、オキソグルタル酸はαケトグルタル酸のアナログです。カンジダが過剰増殖すると、ミトコンドリアなどに様々な影響を及ぼすので、アラビノースが高値の場合は積極的に治療しています。アラビノースの基準値は20で、25~30と少しだけ高値の場合は症状との兼ね合いで治療方針を決めます。

自閉症における治療で、10日間ナイスタチンを自閉症児に処方したところ、尿中のカビや酵母の代謝産物が著しく低下し、症状も改善したという報告があります。

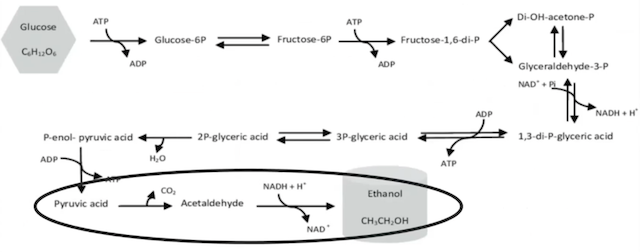
カンジダ感染で特に出やすい症状は、膣の灼熱感、腹部膨満感、そして精神症状です。精神症状は、鬱のような症状の他に、不適切に笑うといった症状もあります。カンジダは嫌気条件下でブドウ糖からエタノールを生成するので、体が酔った状態になるのです。そうした強い症状がある場合は積極的に治療を行います。
6-2. カンジダとアルコール代謝
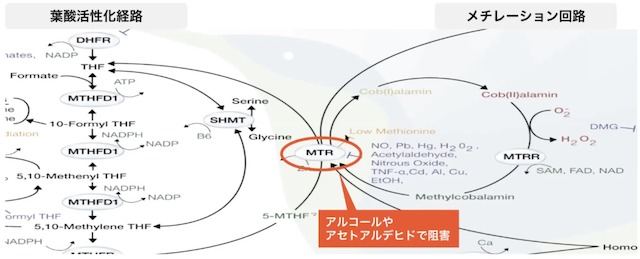
メチレーション回路と葉酸活性化経路の交わっているところでは、MTR(5メチルテトラヒドロ葉酸-ホモシステインメチルトランスフェラーゼ)という酵素が働きます。このMTRの働きは、一酸化窒素や鉛、水銀、活性酸素の他に、アルコールやアセトアルデヒドなどでも阻害されます。この酵素が葉酸活性回路とメチレーション回路の接点にあるので、阻害要因の影響を受けて錆びつくと、両方の回路が止まってしまいます。その結果、葉酸が活性化できなくなったり、メチレーションが回らなかったりして様々な不調に繋がります。この2つの回路を回すためにも、やはりカンジダの除菌が必要になります。
アルコールは、アセトアルデヒド、酢酸を経てアセチルCoAに代謝されます。この代謝には、ナイアシンやリボフラビンなど、様々な栄養素が必要になります。
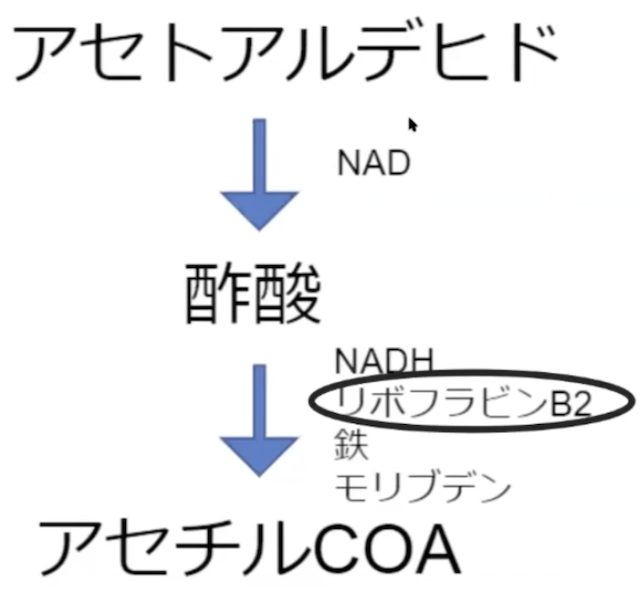
カンジダに感染している人の有機酸検査では、コハク酸とグルタル酸の上昇が見られます。コハク酸の上昇は、フマル酸に代謝される際に働くコハク酸デルヒドロゲナーゼがうまく働いてないか、もしくはビタミンB2が欠乏することによって起こります。また、グルタル酸の上昇はビタミンB2の欠乏を意味します。

6-3. バイオフィルムの除去
カンジダに抗菌剤だけを投与しても効かないのは、バイオフィルムを形成するからです。300年前に微生物を発見したレーウェンフックは、歯のプラークに住み着く微生物が他の微生物に比べて、酢に強いことを発見しました。抗生物質が開発されて以来、脅威になったのは急性感染症ではなく、むしろ、低悪性度で進行が遅い感染症の方です。悪性度が低くても、バイオフィルムを形成するため抗菌剤が効かず、慢性的な感染症を引き起こすからです。
細菌が凝集し、分泌したタンパク質や糖類でバリアを形成したものがバイオフィルムです。細菌はプランクトンのように単一で浮遊しているのではなく、大多数はバイオフィルムというコミュニティの中に存在します。特に腸は表面積が大きく栄養が豊富なので、バイオフィルムを形成するのに理想的な環境です。低悪性度のカンジダでも、バイオフィルムを形成すると強い治療抵抗性を示しますが、いわゆる抗生剤の耐性とは違い、バイオフィルムさえ破壊すれば治療することができます。
私の場合、バイオフィルム除去には主にクレア・ラボ社のインターフェイスプラスを使っています。バイオフィルムの特殊な繊維を消化する酵素が入っており、食間に服用してもらいます。他にもKirkman Labs社のバイオフィルム・ディフェンスなどがあります。

カンジダ除菌には水銀レベルも考慮しなくてはいけません。水銀レベルが高い人は、バイオフィルム内に水銀が取り込まれている場合があり、バイオフィルム内の水銀がカンジダの菌糸を成長させます。
Appl Environ Microbiol. 2007 Aug;73(15):4940-9.
Metal Ions May Suppress or Enhance Cellular Differentiation in Candida albicans and Candida tropicalis Biofilms
https://doi.org/10.1128/AEM.02711-06
菌糸が伸びると腸を傷つけ、リーキーガットを引き起こします。バイオフィルムを除去すると、一気に中の水銀が出てくるので、それが負担になって体調が悪くなる人もいます(ダイオフ症状)。したがって、解毒力を上げるために、リーキーガットをまず治し、肝機能を上げておく必要があります。それからバイオフィルム除去をするというステップをとってください。
6-4. カンジダ除菌のフロー
実際の治療フローはこのような感じです。
食事:単純糖質(砂糖、果糖)、酵母(発酵食品)、グルテン/カゼインフリー
薬:抗真菌薬、ハーブ類を使用
1. インターフェーズを朝食/昼食/夕食の30分前に2カプセルずつ内服
2. 同時に抗生剤か抗真菌ハーブを使用 *食間に摂るのが望ましい
→ 薬:ナイスタチン
→ ハーブ:クロクルミ、ウバウルシ、ゴールデンシール、ニンニクなど
(これらを1週間おきにローテーションで使用)
3. その60〜90分後に活性炭やクロレラ、GI-Detoxサプリ(活性炭やゼオライト、ケイ素などを含有)を服用し、有毒物質を吸着し排泄
治療には順番があります。腸の炎症を治し、胃酸サプリメントで胃酸を補い、肝臓をケアする、これらを行った上でディスバイオーシスの治療を始めないとダイオフが起こってしまいます。チェックポイントの1つ目は、胃腸の炎症が治っているかどうかです。治っていれば胃酸を使っても大丈夫です。ベタイン塩酸は刺激が強いので、潰瘍がある時は禁忌です。胃腸と肝臓の機能がある程度戻ったら、腸内除菌します。腸内除菌を完璧にして、全身の炎症を治してからデトックスに移る、というのが私の治療の順番です。
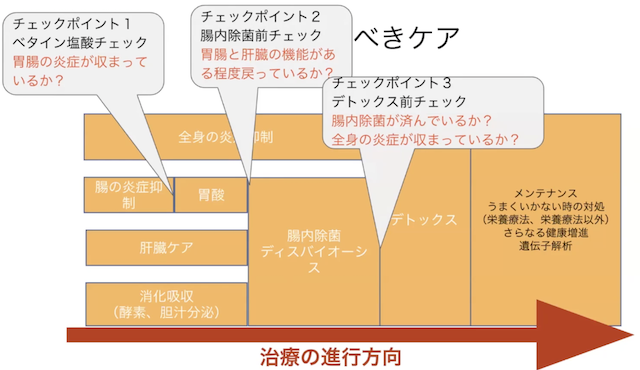
肝臓は門脈経由で毒物のダメージを受けることが多いため、1番にリーキーガット対策が必要です。肝機能改善には、ミルクシスル、クルクミン、ベルベリンが有効です。また、冬虫夏草には肝臓のATPを増やす効果があります。肝臓での解毒を促すグルタチオンやNAC(N-アセチルシステイン)、ビタミンC、タウリン、ウルソなどを必要に応じて使うと良いでしょう。
6-5. SIBOの治療
SIBOも基本的なフローは同じです。自然なケアの場合は、並行して行っても良いでしょう。胃酸や胆汁酸を増やすだけで症状が落ち着く場合もあるので、積極的なケアの前に確認しておきます。それで効果が得られなければ、抗生剤治療を考えます。強い膨満感がある人でも、一瞬でお腹が凹みます。その代わり、抗生剤治療後は必ず乳酸菌を入れて、腸内フローラの空きスペースに悪性菌が増殖しないようにケアしておくことがとても大切です。
6-6. カンジダ除菌に使う抗生物質
私が使っているのはナイスタチンというポリエン系の抗生物質です。細胞膜のエルゴステロールと結合して細胞膜に穴を開けるという作用があります。通常の抗生物質は細胞壁をターゲットにしますが、ナイスタチンは細胞膜に作用するので酵母にも効きます。また、消化管からは吸収されないように作られていますが、リーキーガットを起こしている場合、体内に吸収されて血中に入ることがあり、毒性が現れる可能性もあります。ナイスタチンは日本で販売中止になりましたが、他の抗真菌薬は副作用が強いため、スイスから輸入して使っています。
6-7. 最後に
ご自身でのケアが難しいのが、カンジダ、SIBO、クロストリジウムの除菌、そして甲状腺ホルモンです。宮澤医院では、オンライン診療を取り入れ、カンジダ外来やSIBO外来も行なっています。症状のある方は、まずは医療機関に相談してみると良いでしょう。


