ダイエットについて分子栄養学的観点からお話しすることは普段あまりありませんが、人口における肥満の割合がコロナの死亡率に関連していると言われているため、今回はダイエットについて考察してみたいと思います。アメリカやイギリス人の肥満の割合が6〜7割に比べ、日本人は内臓脂肪が多い隠れ肥満型が3割くらいと言われています。その内臓脂肪が炎症を起こしていてCOVIDの死亡率を左右しているのではないかといわれています。
ダイエットの失敗原因
ダイエットの目的が体重を減らすことというのが良いかどうかという問題はありますが、巷におけるダイエットの問題点と分子栄養学的なダイエットの方法を根本原因の観点から考察します。
ネットで検索したダイエットを大きく2つに分けると、やり方が間違っているか、モチベーションが続かないの2つに分けられます。
【やり方が間違っている】
- 食事制限が続かなかった
- リバウンドして嫌になった
- 決まって採る食材に飽きた
- 体調を崩した
- 体力がなくなった
- 便秘になった
- 栄養不足になった
- 肌が荒れた 等
【モチベーションの問題】
- ストレスがたまった
- 「明日から⋯」と言ってスタートすらできなかった
- すぐに結果が出ず諦めた
- 目的があいまいだった
- 目標が高すぎた
- 運動がつらすぎた
- 途中で止めてしまい続かなかった 等
では、どうしたら食欲に負けずに結果が出るダイエットができるのか、分子栄養学的に考えてみましょう。
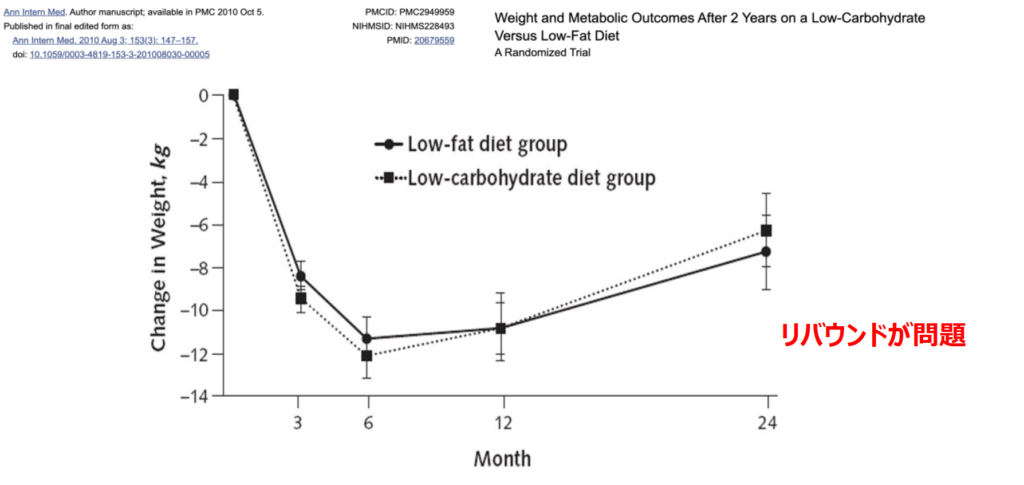
単純なカロリー制限、糖質制限では長続きしない
カロリー制限VS糖質制限のどちらが効果的かという2010年の有名な論文があります。糖質制限は今全盛期で、大手のダイエット会社はこぞって糖質制限の手法を取り入れています。実線がカロリー制限(脂質制限)、点線が糖質制限(ローカーボダイエット)をしたグループですが、このデータを見てもわかる通り糖質制限は立ち上がりで体重を落とすスピードが早く、インスリン抵抗性も一気に改善することが分かります。
この論文は、BMIが30〜40、体重が100kgくらいの肥満の人を対象にしているので、3ヶ月目まではスピーディーに体重が落ちていきますが、その後は徐々に戻っていきます。100kgの人を2年間フォローアップして7%減(93kg)なので、必ずしも成功とは言い難く、リバウンドは糖質制限のほうが若干多いことが分かります。体全体のことを考えると、減量した体重をいかに維持できるかということが問題になります。糖質制限はリバウンドする人が多い食事療法で、5年、10年と継続させることがポイントとなります。
一方でカロリー制限は、エネルギーの消費も減ってしまいます。多くの論文によると、カロリー制限の最も基本的な生理学反応はエネルギー消費の削減で、カロリー消費を少なくするように適応します。エネルギー消費が削減される大きな理由は2つあり、一つは体重自体が減量するため必要なカロリーも少なくなること、2つ目は代謝が効率的になるということです。
体の作りが変わることで、より少ないエネルギーで体が生きていくことを可能にし、一度痩せたとしても同じカロリーを摂取すると段々元に戻ってしまいます。そのため体重を減らし続けるためには、カロリーを更に減らさなければいけないという大きな矛盾が生じます。単純なカロリー制限でダイエットを継続的に成功させるのは、かなりの意志の力が必要なのです。
モチベーションの問題
もう1つはモチベーションの問題です。カロリー制限に応じて、満腹ホルモンであるレプチンレベルが減少し、空腹ホルモンのグレリンが増加します。レプチンは、脂肪細胞から出る満腹ホルモンで、満腹を感じてこれ以上食べ物は必要ないというシグナルを出します。それと反対の働きをするのがグレリンです。カロリー制限に応じてこのレプチンが減ってグレリンが増加するため、常に空腹を感じるという状況になります。
「カロリー制限ダイエットをして、空腹感に慣れました」という人もいますが、グレリンとレプチンの生化学的なデータから判断すると、ダイエットで痩せて食事を戻したあとでも空腹感が増加したままになります。
体はモチベーション的にも体の仕組み的にもリバウンドするようにできています。一度は痩せられても、またセットポイントに戻ってしまいます。太りたい人が太れないのもこれと同じ原理です。体のセットポイントは脳が決めているという説がありますが、様々な要因が働いてそこに戻ってしまうため、ダイエットを体重減少にだけポイントを絞って行うのは難しいです。
長続きして痩せる食事法
ダイエットができない根本原因はどこにあるのでしょうか。
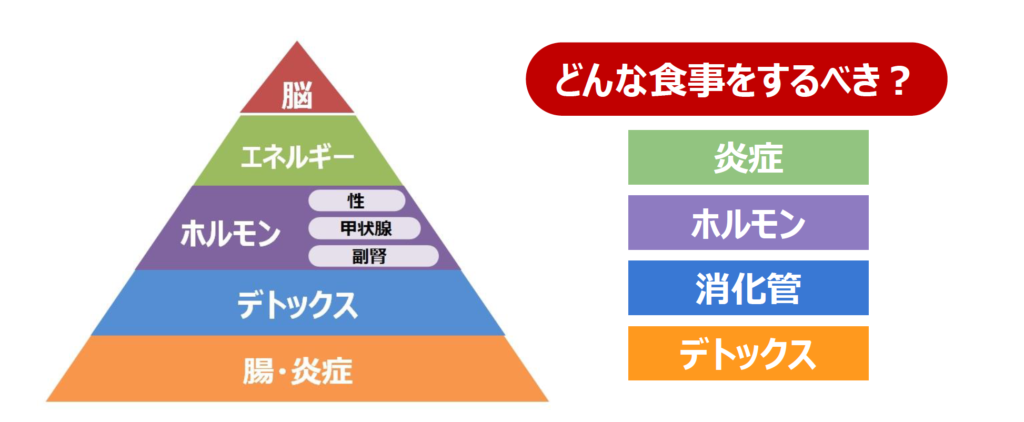
肥満というのは氷山の一角で、体内では肥満と同時に高血圧、高脂血症、耐糖能障害、骨粗鬆症、鬱などなど、様々な代謝障害が並行して起きています。そのため肥満だけをターゲットにするのではなく、体の代謝障害全体を治していくためには原因を追求することが必要となります。
最初に考えるべきはまず食事ですが、カロリー制限も糖質制限もお勧めできないとすると、どのような食事をするのが良いのでしょうか。食欲に負けず結果が出る食事法を世間で模索している中、ファスティングをうまく取り入れると良いというムーブメントがあります。

単なるカロリー制限ではなく、一日食べて一日食べない隔日断食(Alternative Day Fasting)や、1日のうちに8時間は食べて、残りの16時間は食べない間欠的断食(Intermittent Fasting)があります。どちらの方法でもその周期が異なるだけで断食の時間が確保され、これに関連した色々な本も出版されています。

食べても良い日は満腹になるまで食べられるため、カロリー制限より気軽に始められる点が人気の隔日断食は、普通のエネルギー摂取を100%とすると断食日は4分の1にします。ご馳走日には125%食べて良いという方法です。

それに比べて普通のカロリー制限ダイエットは、毎日の食事量を25%削減します。25%と125%の平均は75%なので、隔日断食とカロリー制限で理論的には食べている量は結果としては同じになります。ただしカロリー制限ダイエットで毎日25%抑えるのと、隔日断食における1日おきの食事の量は極端に違います。1日間、または数時間でも断食をする時間を作ることによって医学的効果を狙っているのが隔日断食の真の狙いです。
ダイエットの敵は、膵臓から分泌されるホルモンであるインスリン抵抗性です。インスリンは血糖値を下げるホルモンであると同時に、肝臓で脂肪の合成を促すホルモンです。インスリン抵抗性がある場合、インスリン感受性が落ちてしまい、インスリンが大量に分泌され、結果として脂肪を生成します。
Nutr Diabetes. 2017 Jun 19;7(6)
Enhanced insulin sensitivity in successful, long-term weight loss maintainers compared with matched controls with no weight loss history
https://pubmed.ncbi.nlm.nih.gov/28628125/
そのため長期の減量の維持には、インスリン感受性の増強が必須となります。ではどんなファスティングや食事法がインスリン抵抗性を落とすかというと糖質制限が大変有効ですが、継続が困難なのが問題点です。
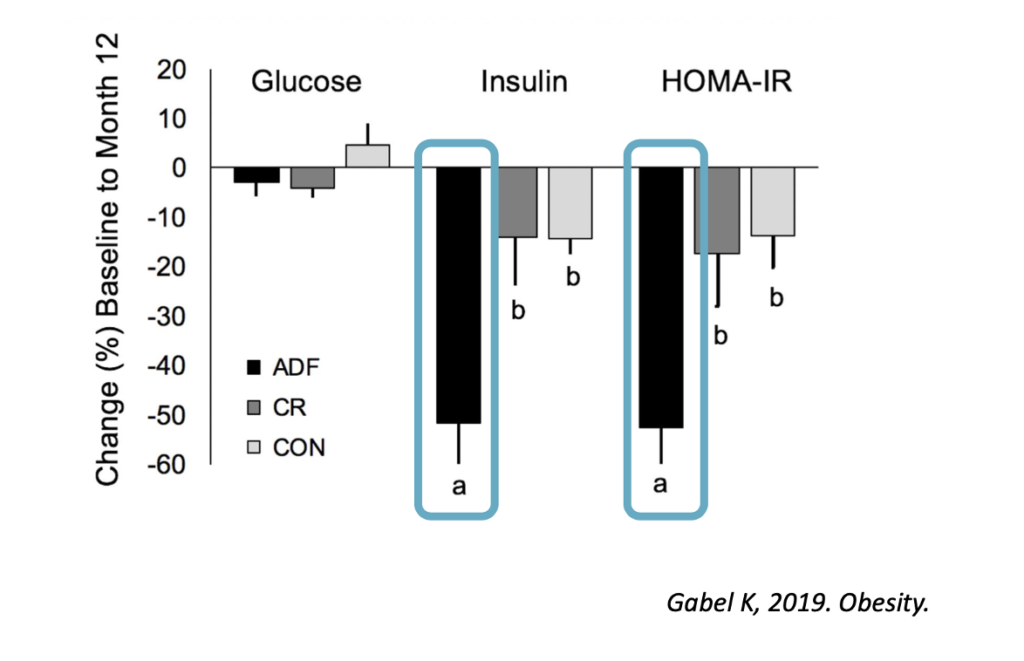
隔日断食に関しての上の表をご覧ください。ADF(隔日断食)はCR(カロリー制限)に比べて、恐らく断食の時間を設けることによってインスリン抵抗性(HOMA-IR)が改善しています。
糖質制限は辛いけれど、インスリン抵抗性を落として減量したい人にとっては、一日は好きなだけ食べて一日断食する隔日断食が良いと思います。副腎機能と肝機能が正常で筋肉がしっかりある人にとっては問題ないと思いますが、問題点は糖質制限と同じく離脱率が38%とかなり高いということです。このデータは、アメリカ人でBMIが25.0〜35.9の肥満度が高い人を対象にしたものなので、それほどインスリン抵抗性が高くない人には効果は期待できません。痩せてる人がモデル体型を目指して隔日断食をするのは注意が必要です。
隔日断食をより緩くして継続可能になると言われているのが、24時間のうち8時間は食べて良いが残りの16時間は食べない断続的断食、通称8時間ダイエットと言われるものです。間欠的断食やIntermittent Fastingとも言われています。隔日断食ほどではないにしろ、ファスティングの時間を設けることによってインスリン抵抗性の改善が期待できます。

糖尿病の人、代謝障害がある人に対しての間欠的断食についての論文によると、明らかにインスリンのレベルは下がっているため、インスリン抵抗性が大きい人に対しては間欠的断食は意味があると思います。

私が実践しているもので近いパターンのものは、間欠的断食です。お昼の12時と夜の7時に食べたら、他の時間に食べなければ間欠的な断食になります。副腎疲労がない人なら比較的継続しやすいやり方ではないでしょうか。
アメリカの学会におけるVarady先生の発表による隔日断食と8時間ダイエットの比較表です。
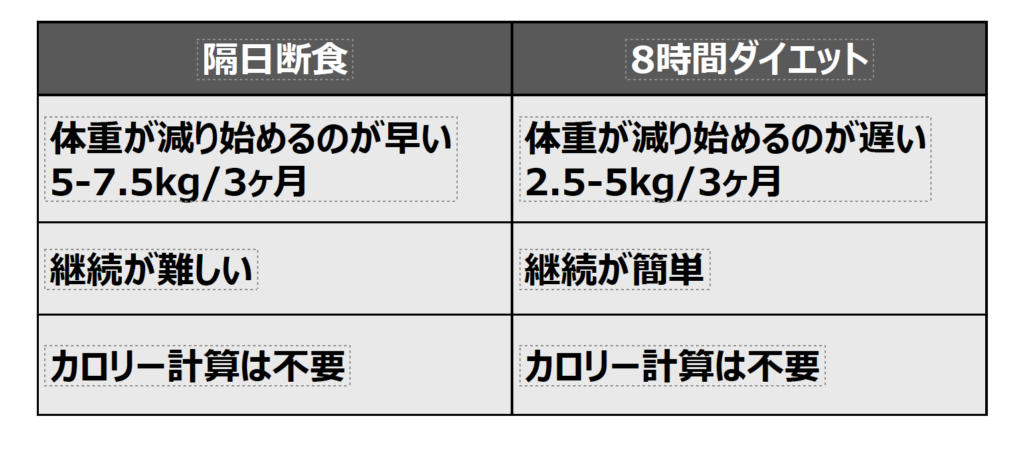
隔日断食のメリットは3ヶ月で5〜7.5kg減と体重の減り始めが早いことですが、さらに減り始めが早いのは糖質制限です。隔日断食にしても、体重が減り始めるのは、8時間ダイエットに比べれば早いです。継続は確実断食が難しくて8時間ダイエットは簡単。共通しているのは、カロリー計算は不要だということです。
今のところ絶対的に継続可能な食事というのはないですが、いかにインスリン抵抗性とレプチンの問題を抑えるかというのが、モチベーションに関係してくるのではないでしょうか。
炎症の与える影響その1インスリン抵抗性
もう一つ考えたいのは、炎症の与える影響です。炎症は、ピラミッドの一番下にあるので、炎症と腸内環境のケアはダイエットのためには必須です。
膵臓からインスリンから血中に分泌されても、肝臓骨格筋、脂肪組織でのインスリンに対する反応が鈍くなっているために、インスリンの血糖を下げる働きが十分に発揮されない状態のことをインスリン抵抗性と言います。インスリン抵抗性を来す原因は太っていることですが、太っているとなぜ糖尿病になるのでしょうか。
インスリン
• 食後に膵臓β細胞から分泌されるホルモン
• インスリン受容体に作用して、グルコースの取り込みを促す
• 過剰に分泌されると、受容体機能が低下する
脂肪細胞が肥大化すると炎症が起こります。脂肪が増えてきて、酸欠状態になります。そうすると、炎症のマクロファージが寄ってきて炎症性サイトカインを出してインスリンのシグナリングを邪魔します。
インスリンの受容体にインスリンがくっつくと、細胞内でリン酸化という反応が起きて、GLUT4というグルコースを取り込むタンパク質を引っ張り、細胞膜に同化させます。このGLUT4が細胞膜に同化すると、グルコースを取り込む穴ができてグルコースが入ってきます。これがインスリンによるグルコース取り込みの機序ですが、このシグナルが炎症によってインスリン受容体のリン酸化が邪魔されてGLUT4が上がってこなくなるのでグルコースが取り込めなくなります。その結果、細胞の外にブドウ糖があふれるのが、インスリン抵抗性です。
インスリン抵抗性の仕組み
脂肪細胞の肥大化
→脂肪細胞にマクロファージが働いて炎症性サイトカインを放出する
→インスリン受容体基質のリン酸化を邪魔する
→GLUT4が細胞膜に上がってこない
→グルコースが取り込めないため、代償的にインスリン濃度は増大する
インスリンが効かないので、代償的にインスリン濃度がどんどん増大していきます。インスリンというのは肝臓で沢山脂肪をつくるため、インスリン抵抗性がある人は太りやすくなります。
炎症の与える影響その2 レプチン抵抗性
インスリンのほかにもう一つ痩せられない原因で考えなければいけないのは、レプチンです。
レプチンというのは食後に脂肪細胞から分泌されるホルモンですが、満腹中枢を刺激するので、レプチンが出たら通常は食欲が抑制されます。ただし過剰に分泌されすぎると、インスリンと同じように受容体の機能が低下して食欲が抑制できなくなります。このことをレプチン抵抗性といいます。レプチン抵抗性とインスリン抵抗性の2つがあると、なかなか痩せられません。
レプチン
• 食後に脂肪細胞から分泌
• 満腹中枢を刺激する「レプチン受容体」に作用して、食欲を抑制
• 過剰に分泌されると、受容体機能が低下する
下記の論文によると、インスリン同様にレプチン(満腹ホルモン)が高いままダイエットしてもリバウンドします。
J Clin Endocrinol Metab.2010 Nov;95(11):5037-44
Weight regain after a diet-induced loss is predicted by higher baseline leptin and lower ghrelin plasma levels
https://pubmed.ncbi.nlm.nih.gov/20719836/
8週間低カロリーダイエットで平均で5%の体重減少をしてリバウンドしていないか調べたところ、10%以上リバウンドした人は、そうでない人に比べて優位にレプチンレベルが高く、グレリンレベルが低いという結果が出ました。
インスリン抵抗性と同じく、レプチン抵抗性の鍵も炎症です。
J Am Coll Cardiol. 2008 Oct 7; 52(15)
Leptin Resistance: A Possible Interface of Inflammation and
Metabolism in Obes
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4556270/
上記は、レプチンと炎症マーカーの血漿レベルが相関しているという論文ですが、体内の炎症を抑えて、レプチン抵抗性やインスリン抵抗性を抑えないと、脂肪は増加して食欲が止まらなくなります。
炎症を抑え、インスリン抵抗性を減らすために、ファスティングの時間をとるというのは有効だと思います。糖質をとらない時間=インスリンをなくす時間を無理なく持つためにファスティングは大変有効です。
では、糖質を摂らず脂質を摂ればいいかというとそうもいきません。脂質の摂り過ぎも炎症を起こします。
腸内環境とリーキーガット
炎症は腸とセットになっていて、腸内環境とダイエットは密接に関わっています。腸内細菌とリーキーガットの関係性を見てみましょう。
J Clin Med.2019 Apr; 8(4)
Faecal Microbiota Are Related to Insulin Sensitivity and Secretion in Overweight or Obese Adults
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6518043/
腸内細菌とインスリンの感受性は密接に相関することがわかっています。糖尿病の人の腸内細菌叢というのは健常者の腸内細菌叢と全く違います。腸内細菌を変えたら糖尿病も治ります。
太った人に痩せた人の腸内細菌を移植したらインスリン抵抗性が改善するという論文もあります。それほど腸内細菌とインスリン抵抗性は密接に関係しています。インスリン抵抗性を改善して腸の抗炎症効果がある酪酸も増加したそうです。腸のエネルギー産生があり、腸の抗炎症効果がある酪酸が増えるという点からみても、腸内細菌はとても重要だと言えます。
腸内細菌検査はされたことはありますか?いくつかの日本の会社が腸内細菌のDNA解析の検査を提供していますが、当院で扱っているマイクロバイオータ社の腸内細菌検査では、太りやすさを腸内細菌から推測するというデータ解析をしています。デブ菌VS痩せ菌、つまりフィルミクテスとバクテロイデスの比率が入っています。
このフィルミクテスとバクテロイデスの比率が何故関係するかというと、フィルミクテスは食事からより多くのカロリーを抽出するというデブ菌と言われていて、フィルミクテスが沢山ある人は太りやすいという考察です。痩せ菌と言われているのは、バクテロイデスです。酪酸がバクテロイデスを生成し、カロリーを消費してくれます。腸内環境から始めたいという方は、ぜひ腸内細菌検査をしてフィルミクテスとバクテロイデスの比率をみてみてください。酪酸が不足すると炎症を起こすので、更に総合便分析をしてみると、酪酸・腸の炎症などその他全てについて判ります。
腸内細菌バランスを整える必要性はわかると思いますが、その他にするべきはリーキーガット対策です。リーキーガットの原因は、抗生剤、ステロイド、ストレス、悪い食事などです。
高脂肪食はリーキーガットを引き起こす
糖質制限については賛否両論ありますが、糖質制限をした場合に間違いが起こりやすいのが悪い脂肪を摂ってしまうことです。
高脂肪食で
◆ フェルミテクス/バクテロイデス比を増加した
◆ 血中サイトカインの増加を認める
◆ LPSの増加を認める(LGS)
Ann Intern Med. 2010 Aug 3;153(3)
Weight and metabolic outcomes after 2 years on a low-carbohydrate versus low-fat diet: a randomized trial
https://pubmed.ncbi.nlm.nih.gov/20679559/
ダイエットで一番避けるべきは、悪い脂肪を摂ることによってリーキーガットを引き起こすことです。腸の炎症が起きて、インスリン抵抗性が起きてしまいます。高脂肪食はフィルミクテスとバクテロイデスの比率を増加してデブ菌を増やし、炎症性物質である血中サイトカインが増加します。炎症成分であるLPSも増えてしまいます。腸に炎症を起こしてリーキーガットを引き起こして、そのリーキーガットから漏れた穴からLPSが血中に入ってしまいます。
Trends Biotechnol.2015 Sep;33(9)
Proteobacteria: microbial signature of dysbiosis in gut microbiota
https://pubmed.ncbi.nlm.nih.gov/26210164
LPS(リポポリサッカライド Lipopolysaccharide)が食欲と体重を増加させます。血中にこのLPSが入ると体中に炎症を起こします。腸と脳は迷走神経で繋がっていてこれを腸脳相関といいますが、腸からコレシストキニンという伝達物質が分泌されます。これはレプチンと同じように分泌されると食欲を抑える物質ですが、コレシストキニンの迷走神経をLPSが阻害してしまうため、食欲を増大させる原因になります。
ダイエットが失敗する二大要因として考えられるのは、減量の効果をなくすインスリン抵抗性やレプチン抵抗性か、食欲が亢進してしまうことですが、LPSはこの両者に働きかけるので、高脂肪食、特に脂肪の種類が悪いと問題になります。
減量しても痩せさせないシステムがあるのか、それとも減量を続けさせないような糖質の渇望の状態や食事の渇望の状態をつくってしまうのかが根底のメカニズムにあります。
消化不良
消化不良は日本人だけでなくて欧米人にも共通で散見される問題で、消化不良で問題になってくるのはミネラル、特に亜鉛とマグネシウムです。
マグネシウムの欠乏はチョコレートの渇望に影響を与える可能性があるそうです。マグネシウム不足の人はチョコレートを欲しがちで、この渇望がダイエットを阻害します。
過食の患者40%と神経性食欲不振症の患者の54%は亜鉛欠乏でした。銅と亜鉛のバランスはとても重要です。Dr. カリッシュの論文によると、欧米では消化不良というベースがあってこれらの欠乏が起きるそうです。
睡眠とデトックス、副腎と肝臓と筋肉
食事、炎症、消化管のリーキーガットの問題など様々なことがダイエットに関わってくるということがわかりますが、もう1つの要因である睡眠とデトックスにも触れておきましょう。
睡眠不足は肥満の大きな原因で、免疫低下も招きます。理想的な睡眠時間は7〜9時間で、睡眠が7時間以下や9時間以上の人は睡眠に問題があります。9時間以上の人は睡眠が浅いために代償的に睡眠時間が伸びている可能性があります。慢性的な睡眠不足は過食や肥満を招きます。睡眠不足だとメラトニンが充分に分泌されないため、免疫が働かなくなります。
下記は2013年の論文ですが、脳は睡眠中に不要物を排出しているとあります。
Science 2013 Jun 28;340(6140)
Neuroscience. Garbage truck of the brain
https://pubmed.ncbi.nlm.nih.gov/23812703/
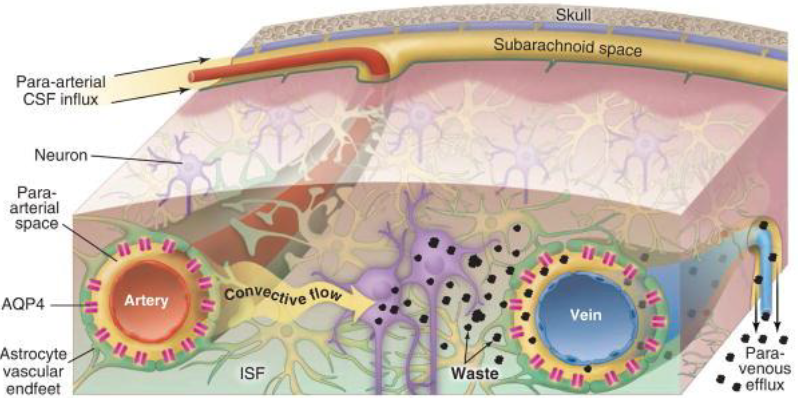
脳の血管にはリンパ組織がないため、intercellular glyphatic pathwayという動脈と静脈の間をつないでいる経路から不要物やリン酸化したタンパク質を排出しますが、夜寝ている間に働くため、睡眠不足=デトックス不良ということになります。
食事、炎症、消化管、デトックスなどの理由がありますが、ダイエットという観点からするとインスリン抵抗性がすごく大きな問題なので、糖質を制限して、インスリン抵抗性を改善させるステージが必要ですが、そのためには、副腎と肝臓と筋肉が元気である必要があります。
人は糖新生で血糖値を保っています。食事中のブドウ糖は2時間しか保たないため、グリコーゲンを使わないと血糖値を保てません。体のアミノ酸を分解してブドウ糖を作ったり、脂肪を燃やしていますが、糖新生がうまくできない人は糖質制限をすると疲弊してしまうので、まずは腸、それから肝臓を治してというふうに、ダイエットも根本ピラミッドの下から段階的に積み上げていくしかないと思います。
繰り返しますが、肥満とは、氷山の一角です。肥満は体内に起きている様々な代謝異常の一部だと考えられます。
ホメオスタシスが狂ってインスリン抵抗性が出たとして、体の中の変化はわかりにくいですが、肥満はわかりやすいので気になります。ただ体の外に出ている肥満というのはごく一部で、高血圧、脂質代謝異常、サルコペニア、アルツハイマーの発症率が高くなります。体内に炎症があり、消化不良の問題があって、デトックスがうまくいっていないから、こういった症状が一連の流れとして起きてくるのです。
ダイエットはわかりやすい切り口なので、そこだけに注目しがちですが、体全体のことを考えると、体の全体の代謝異常が治るのと同時に肥満も自然と解消していくのではないかと思います。
実際にリバウンドをして体重は元に戻っても、健康状態が改善されることがあります。インスリン抵抗性もある程度良くなって代謝も上がり、デトックスの状態も良くなります。体重は変わらないけど他が変わればいいのではという考え方もあると思います。それでもやっぱり痩せたいと思うのは、モチベーションの問題です。下記は、運動を追加すると減量の維持が改善されるという論文です。
ARTICLES.01 SEP 2009
Regular exercise attenuates the metabolic drive to regain weight after long-term weight loss
https://journals.physiology.org/doi/full/10.1152/ajpregu.00192.2009
難しいのは継続
ダイエットで一番難しいのは「継続」なので、継続するために必要なのは目的の明確化です。ゴールは情報でできているので、自分のゴールがどこにあるのかが脳の中で明確になっていれば成功すると思います。
心が変われば行動が変わる。行動が変われば習慣が変わる、習慣が変われば人格が変わる、人格が変われば運命が変わるという言葉がありますが、習慣化によって人格と運命も変わります。
最初の2ヶ月間、3、4週間でも習慣化するにはいろいろな方法がありますが、それには意識を変えることです。毎日10km走ろうと思ったらなかなか続かないので、気が乗らないときは100mだけ走ります。100m走るということは、少なくとも意識が走るということに向いたということなので、無理をしないで続けるためには距離を短くして、スクワットの回数を少なくして、必ず一回ずつ行うということをすると意識が変わって習慣化することが可能になります。
結果を得るためには、be→do→haveという流れが必要です。行動するためには、在り方が大変重要です。在り方というのは何かというと、「習慣の総体」です。最初の一歩が肝心なのです。
