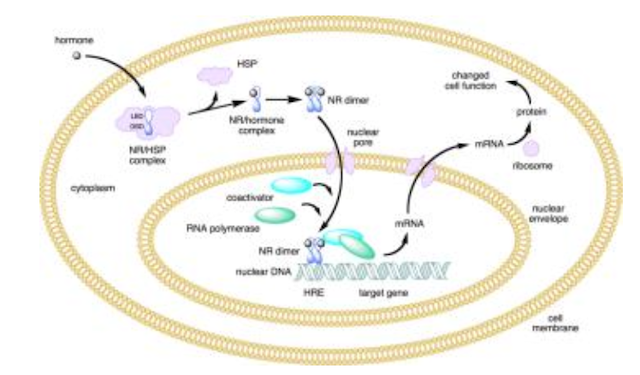
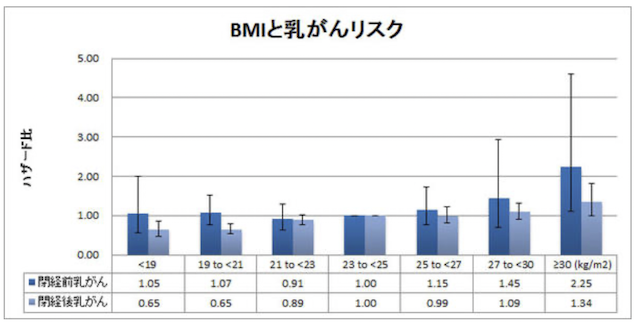
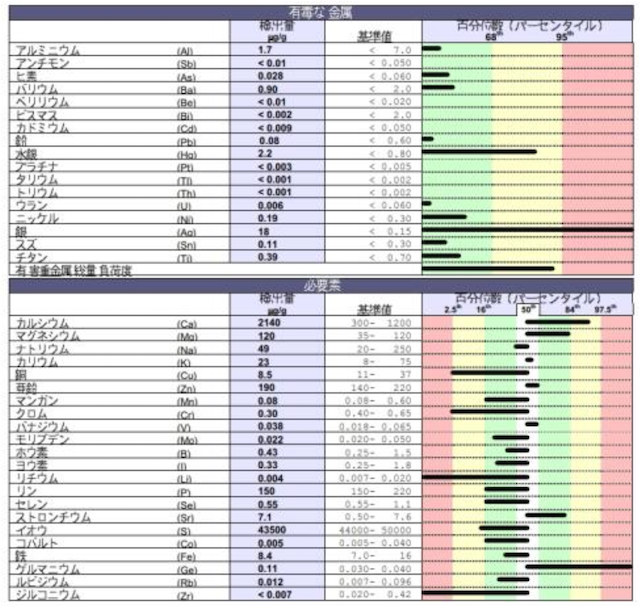
栄養療法を受けている友達との会話
友達「ちょっと相談があるんだけど。」
宮澤「どうしたの?」
「半年前から栄養療法のクリニック通ってるんだけどさ」
「ああ、そうだったね。 治療は順調にいってるの?
前よりは元気そうに見えるけど。」
「確かに調子はよくなってきてるのよ。
蕁麻疹は出なくなったし、不安な気持ちになることも少なくなった。
でも、まだ疲れは取れないし、夜もよく眠れないのよね。」
「今後どうしたらいいのかと思って。」
「そんなこと言ってたよね。
ところで主治医の先生に聞いた? 例の質問」
「聞いたよ。この2つの質問ね。」
・なぜ私の具合が悪くなっているのか?(私の症状の根本原因はなんですか?)
・どのようにすれば治るのか?(その根本原因の治療プランはなんですか?)
「それで答えは?」
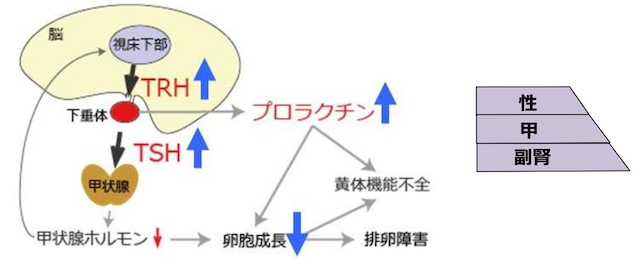
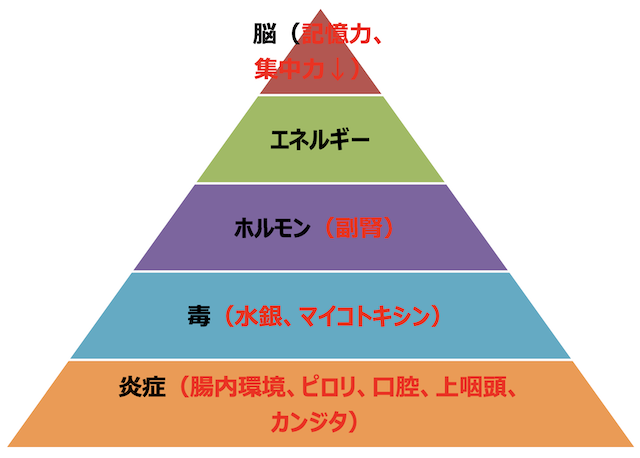
「ビタミンB不足でエネルギーが出ていないこと、活性酸素が溜まっていること、腸のカンジダ感染症が原因だって。実際に治療はビタミンBや抗酸化サプリが処方してもらって、カンジダ除菌も終わったんだけど。
でも、まだ完全じゃないし、いつまでサプリを摂ったらいいですか?って聞いたら、「一生摂る必要がある」って言われたのよね。」
「残念ながら、それらは全て根本原因じゃないな。栄養不足っていうのはなんらかの原因があって起きるんだよ。例えば、ビタミンBは糖質と一緒に使われるから、糖質を摂りすぎればビタミンB不足を起こすんだよね。」
「ついつい甘いものが欲しくなるんだよね。」
「そう、多分低血糖が前提にあるから甘いものに手が伸びるようになって、その結果ビタミンB不足になってるんだよ。低血糖治さなきゃ、永遠にビタミンBを摂る事になるよ」
「そうなんだ! でもカンジダは根本原因じゃないの?」
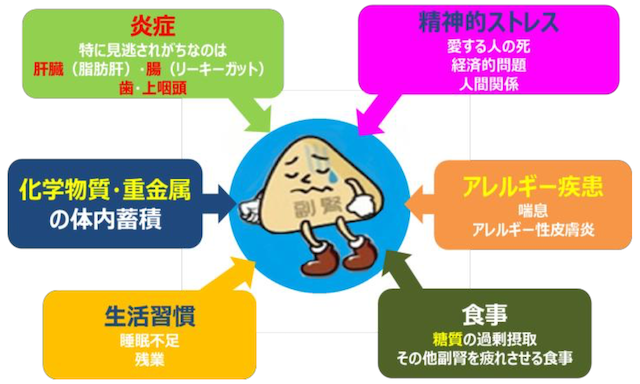
「確かにカンジダを除菌すれば、甘いものを欲しくなくなるし、エネルギーも戻ってくるよ。でもカンジダっていうのは常在菌で多くの人が元々もっているんだよね。
増えすぎた場合問題になるから除菌するんだけど、同時になんで増えすぎるのか?を考えないといけない。その要因を潰さないと何度もカンジダ除菌を繰り返すことになるから。」
「確かに言われてみればその通りかも。
大丈夫かな? 私の治療うまく行ってるのかしら?
治療がうまくいってるかどうかわかる簡単な目安とかってないの? 」
「 一番簡単な目安はサプリの量だね。
半年前と比べてサプリの量は増えてる?減ってる?
治療がうまく行っていれば、だんだんサプリは減ってくるよ。
栄養不足は結果であって原因ではないから。
原因にアプローチできなければサプリはどんどん増えることになるよ
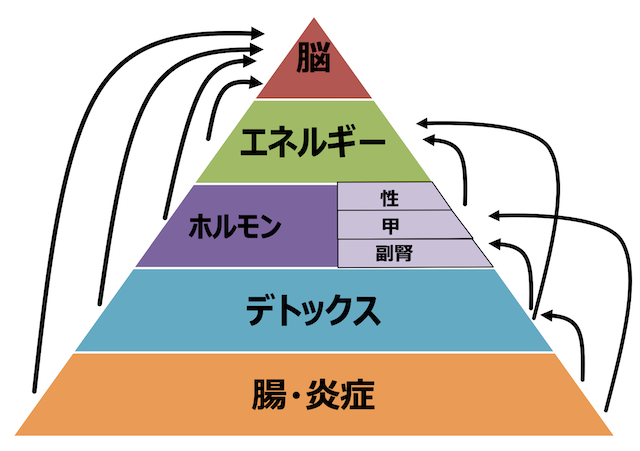
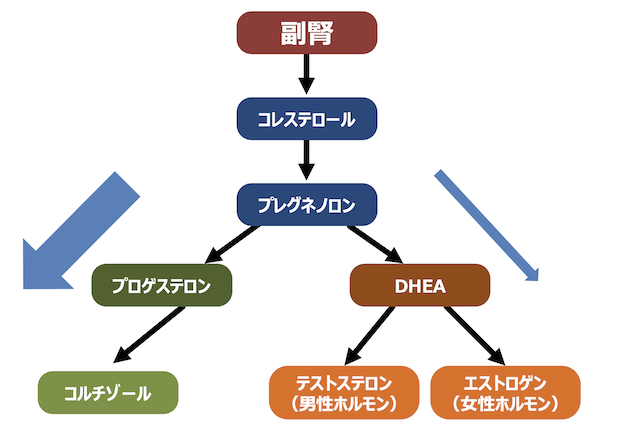
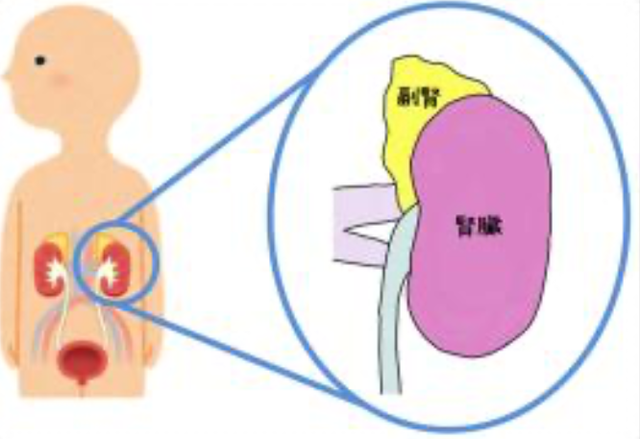
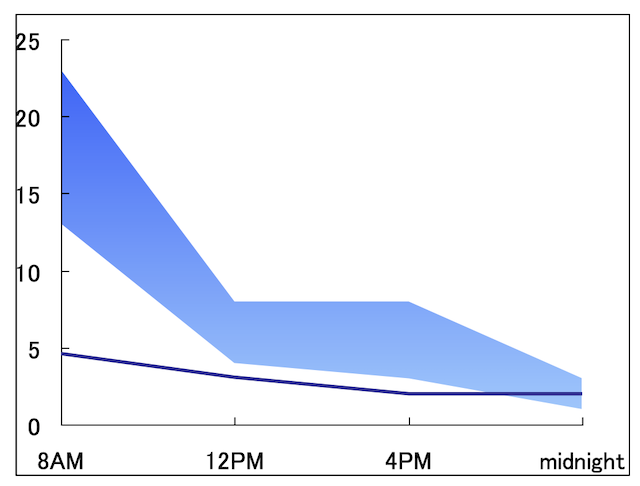
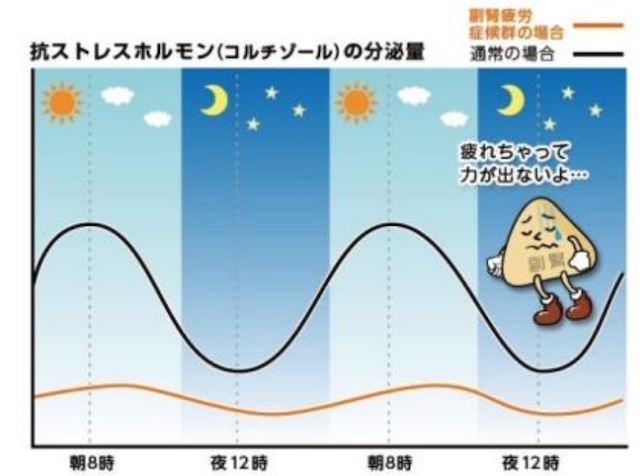
もう1つの目安は治療期間ね。根本原因が明確ならそれに対する治療期間もはっきりするはず。副腎機能の改善は半年から2年くらい、病原菌の除菌は1週間から3ヶ月、デトックスは3−6ヶ月間くらいが多いよ。
もし本当に栄養不足が根本原因なら、一生摂り続けなければならないけど、一部の遺伝的な疾患を除いてそうなる事はほとんどないよ。」
「なるほど、治療から半年経ってサプリも減る気配がないし、一生摂り続けるのもいやだから、先生に根本原因の事、治療方針の事もう一度確かめてみるわ! ありがとう。」
自分の受けている栄養療法をチェックする質問 まとめ
1「なぜ私の具合が悪くなっているのか?」
自分の根本原因が何か?ということを聞く。
(重要)栄養素の不足(タンパク不足とかB群不足とか低フェリチンとか)が根本原因になることは殆んどない。足りない栄養を補うと調子が良くなるが、根本原因にプローチは別に必要。
2「どのようにすれば治るのか?」
根本原因別の治療プランを組み合わせを具体的に聞く
(重要)合わせてそれぞれのプランの治療期間を聞くこと。
(例)副腎疲労半年間、腸内除菌2ヶ月間、デトックス3ヶ月間
サプリがいらない体、なんでも食べられる体を作るのが栄養療法のゴールと設定すると、栄養療法の治療効果を最大化できます。
もし自分の治療に行き詰まりを感じたら、上記の2点に関して主治医の先生とよく話し合ってみることが大いに参考になるでしょう。