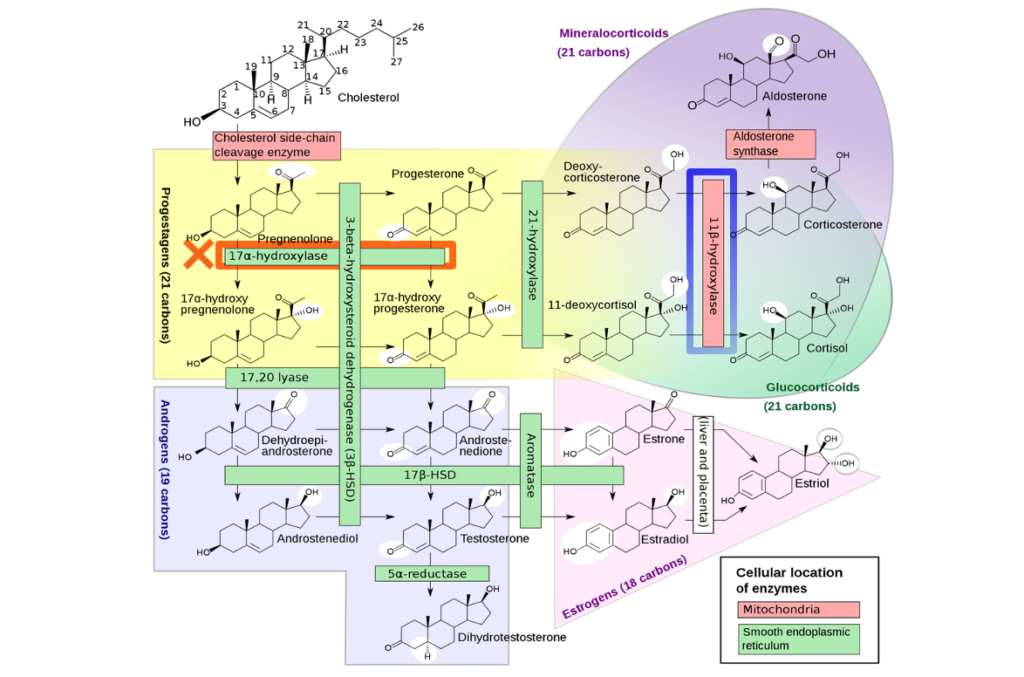
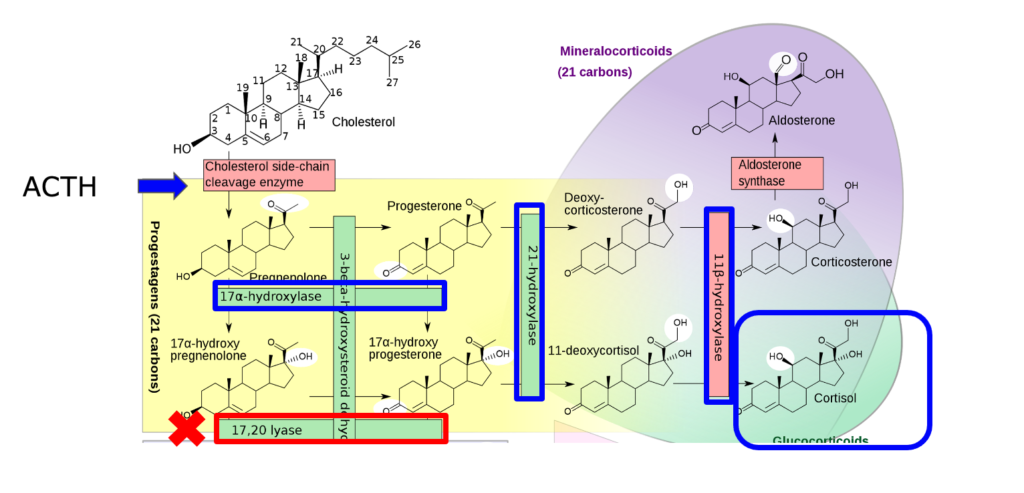
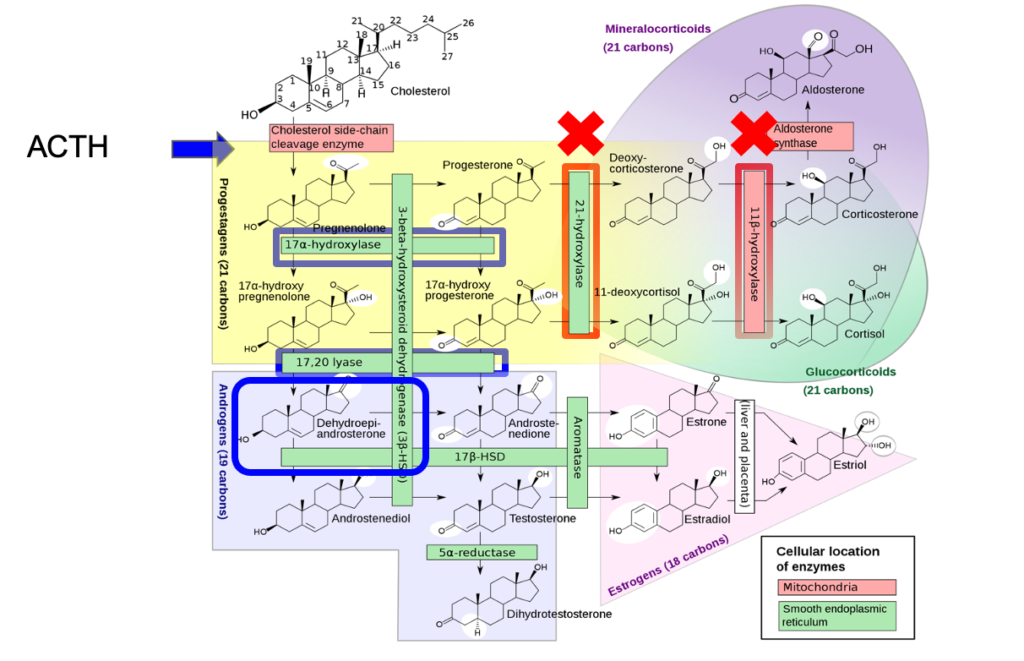
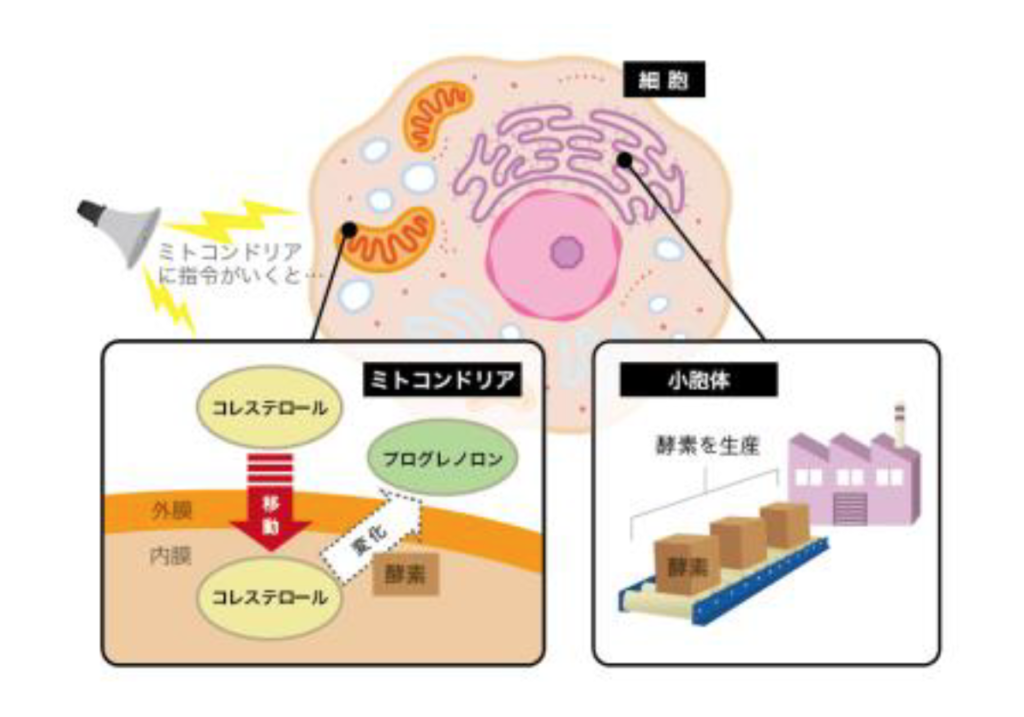
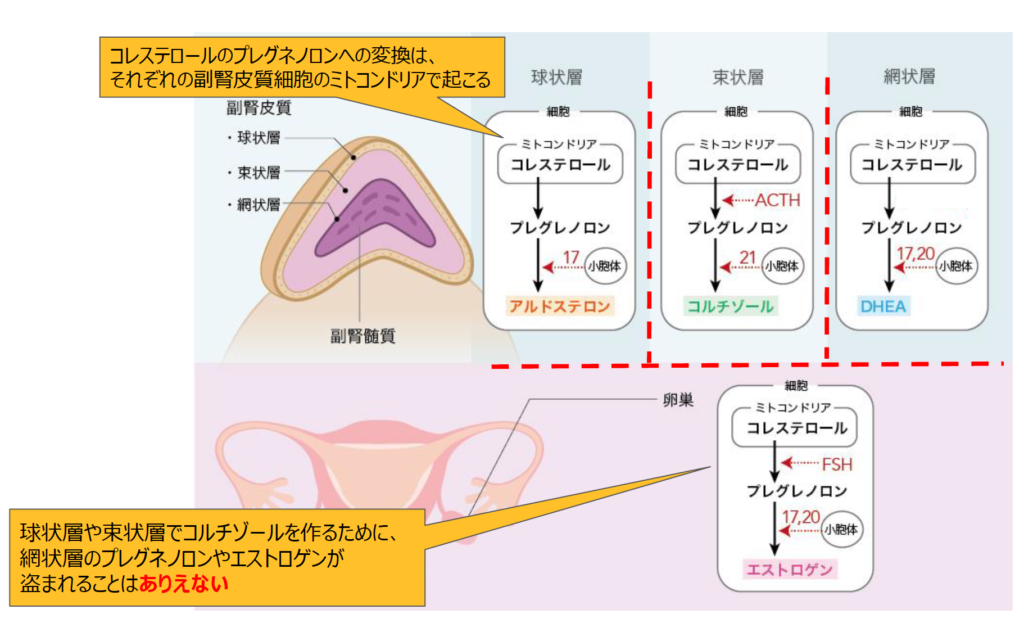
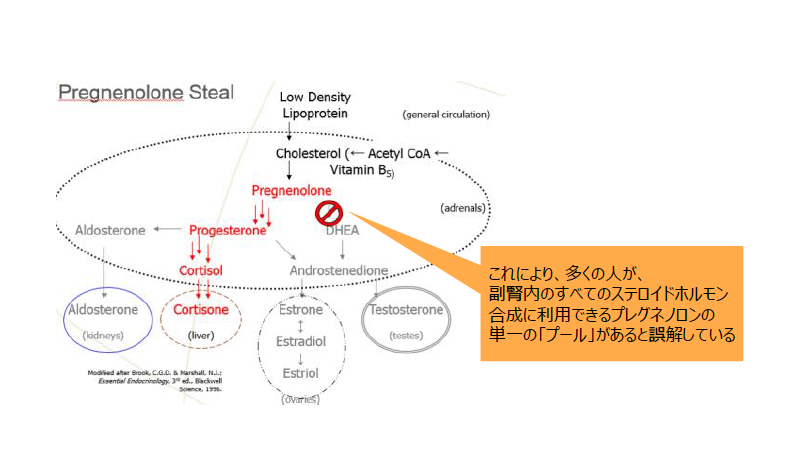
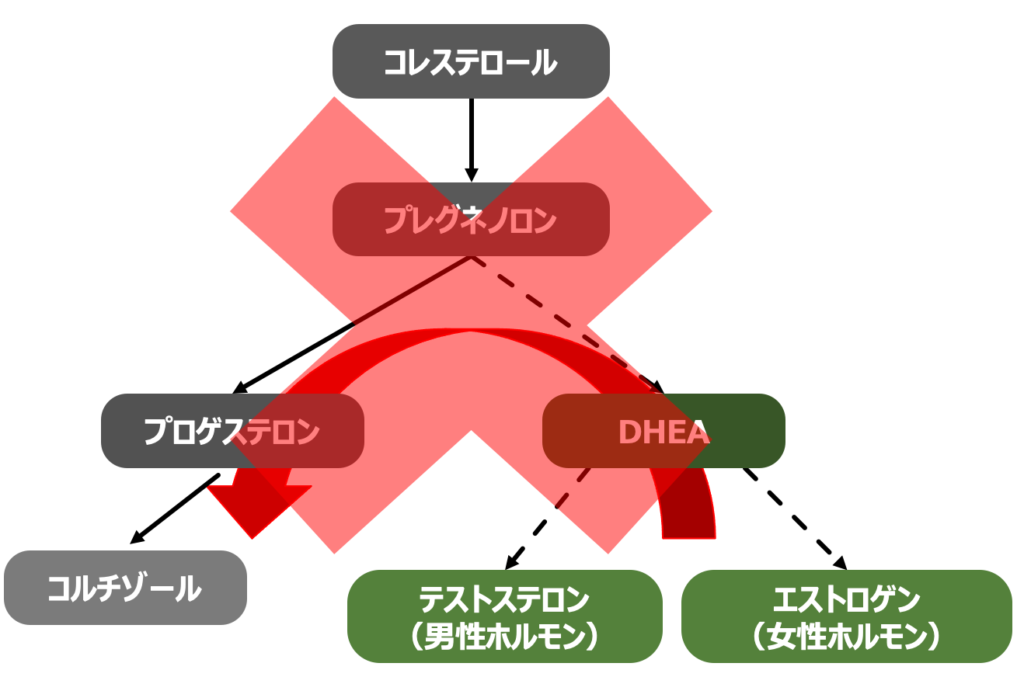
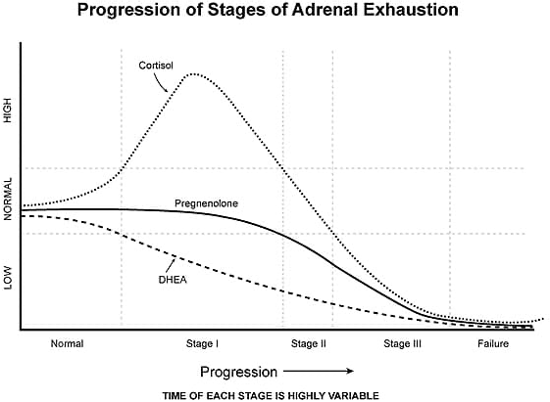
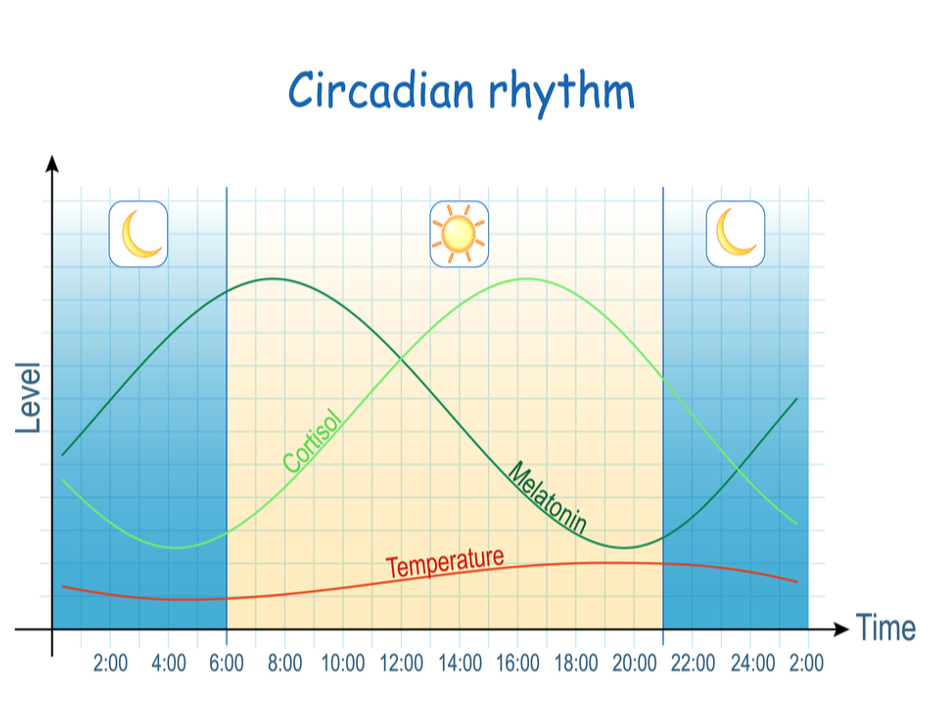
1 HPA軸機能障害の検査方法
1-1 血中コルチゾール
血中のコルチゾールの分泌量は、5~15mg/日ですが、生物学的に同じ一錠10gのコートリルという薬があります。これを飲むと一日のコルチゾールと同じくらいの量になります。コートリルを使う副腎疲労の治療もありますが、やはり副腎に負担をかけるので私はあまり使用していません。
1-2 唾液中コルチゾール
検査として一番優れていると思うのは、下記の理由により唾液中コルチゾールです。
- ストレス研究と臨床で最もメジャーな存在
- 活性化コルチゾールを測定できる
- 侵襲がなく、特定の時間帯で測定できる
- 血中濃度と密接な相関検査は唾液の流量、酵素による分解、凍結や解答による影響を受けない
- 真夜中の唾液コルチゾールはクッシング症候群において信頼できる検査
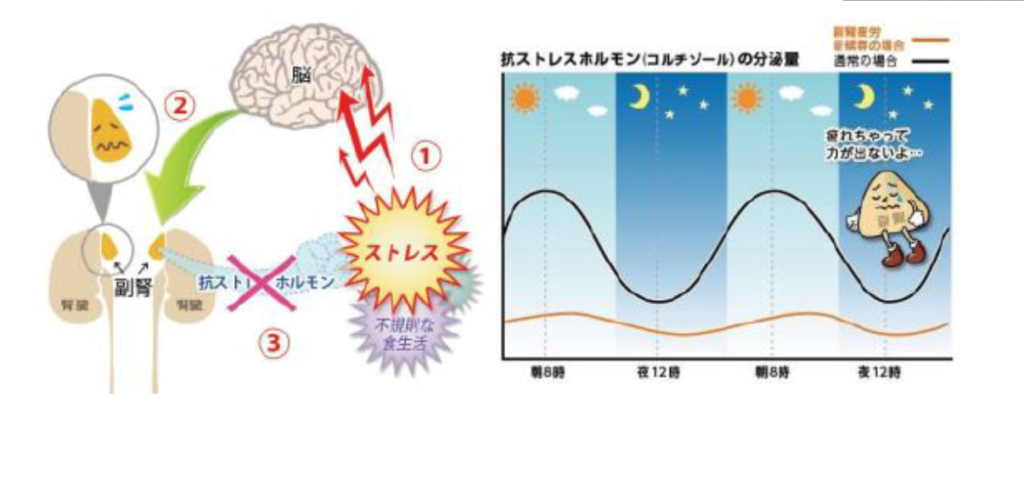
その中でも、6回のコルチゾール検査をおすすめする理由は、CAR(Cortisol Awakening Response)を検出できるからです。健常人の唾液コルチゾールレベルは、起床時から30-45分後は35~60%上昇し、60分後までに低下します。このピークをコルチゾール覚醒反応と言います。CARはストレス関連HAP軸機能異常の臨床研究で最も多く用いられています。
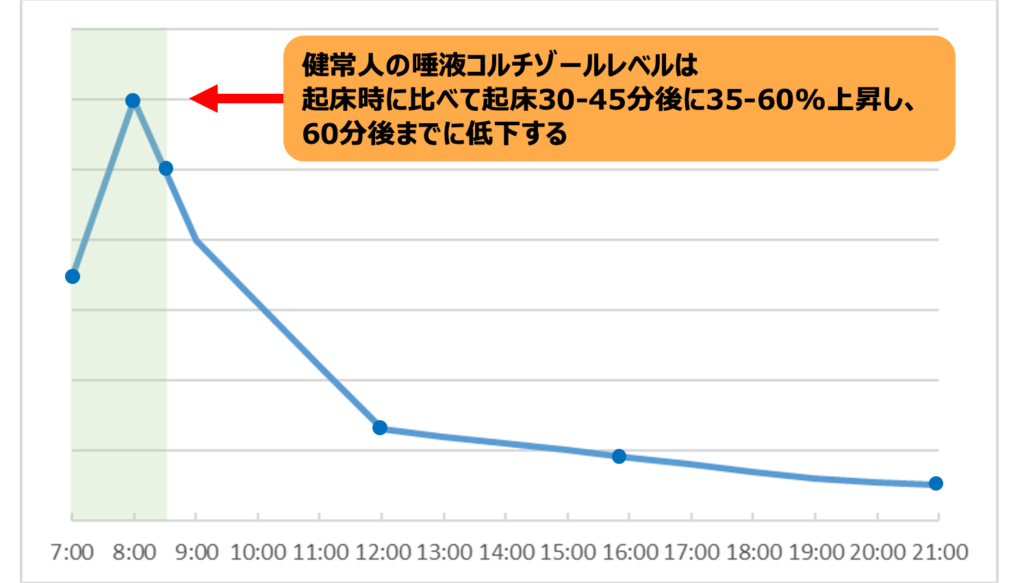
コルチゾールはACTHに伴って朝上昇しますが、目覚めるまでは上昇がゆっくりしています。朝光が入って視交叉上核の刺激で、HPA軸が一気に活性化して上昇します。
皆さんも明日重大なイベントがあると考えて寝ると、パッと起きることがあると思います。何故かというと、人はストレスを予期する力があるため、そのイベントが過去の記憶と相まってコルチゾールアウェイクニングレスポンス(CAR)を高めるからです。朝のCARは平日と休日では違うため、この検査をするのは平日がお勧めです。潜在意識で明日は平日だから起きなくてはいけないと思っているとCARは上昇します。
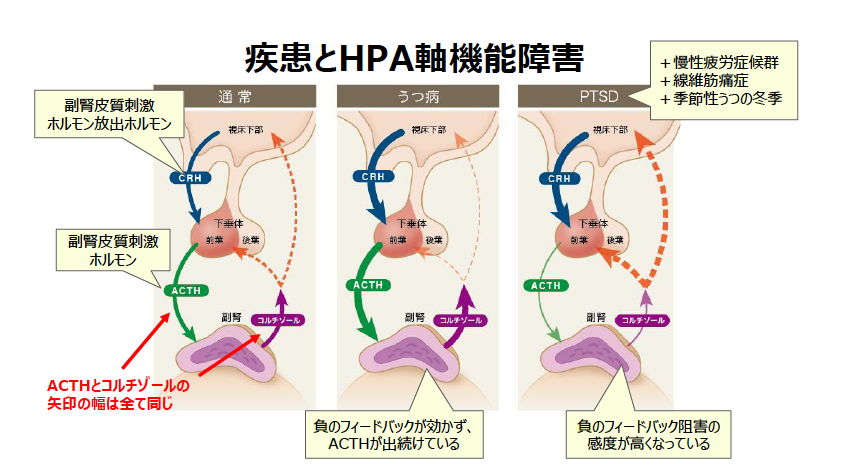
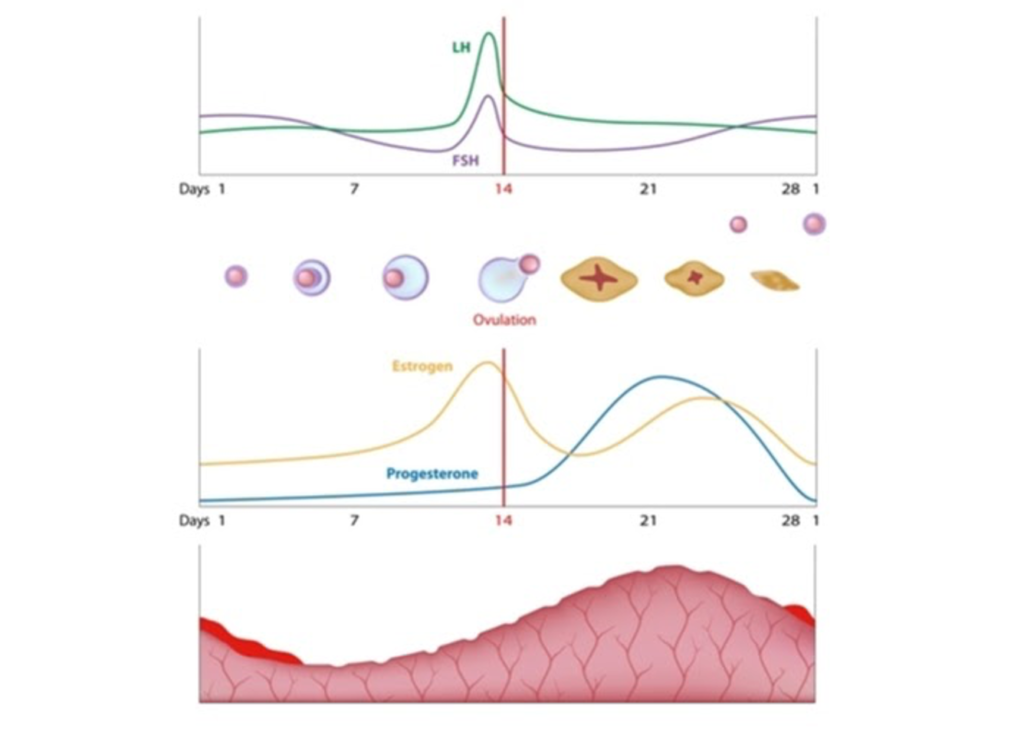
このCARは非常に敏感なマーカーで、心理社会的燃え尽き、慢性疲労、PTSD、冬に下がったり、大きなストレスがあったり、鬱、排卵期、鬱で上がるなど微妙に変化します。女性の場合は排卵期の前後一日を避けて検査してください。
2 唾液中コルチゾール検査の読み方
2-1 CAR、日中リズムともに上昇しているパターン
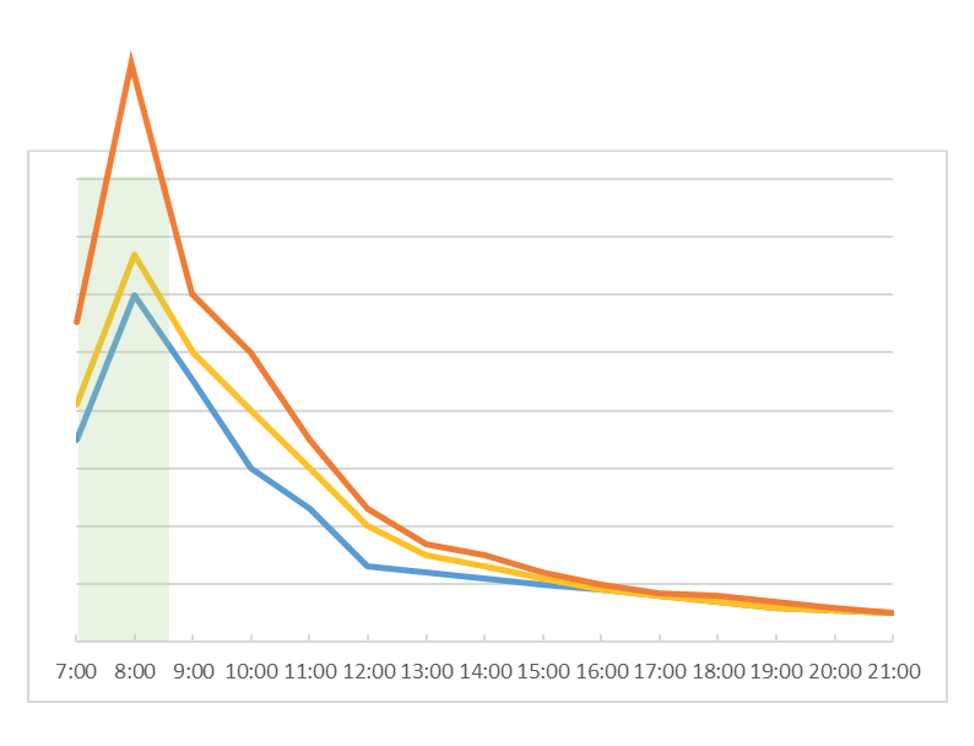
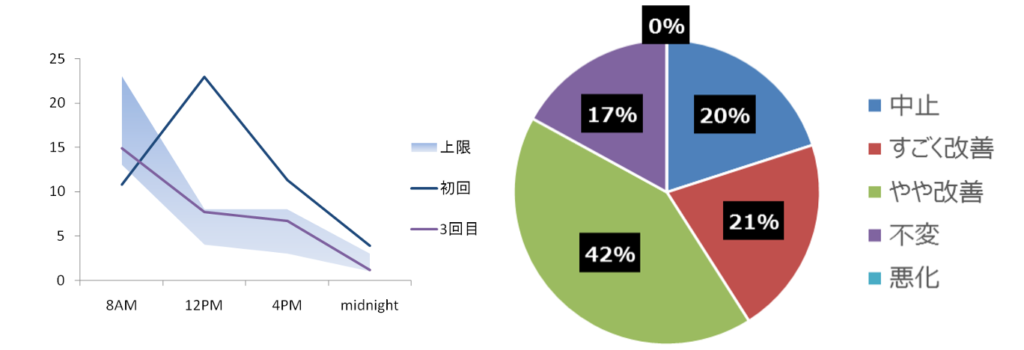
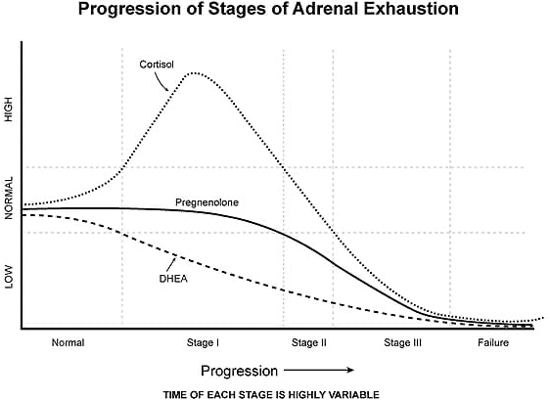
青い線が正常として、正常よりもCARも高く日内変動も高いのは、高ストレス状態の人のパターンです。ストレス過多の人か、メランコリー型うつ病か、HPA軸機能異常でいえばステージ1です。予期ストレスでも上昇するというのが大きなポイントで、測定値は平日と休日では違います。
2-2 日中リズムが夕方に上昇しているパターン
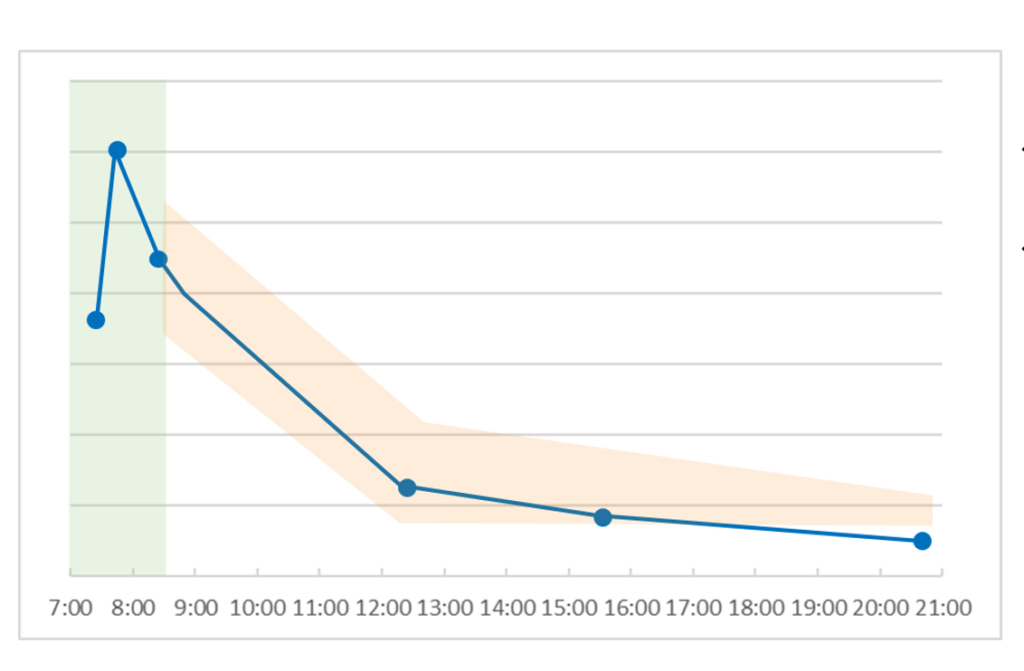
このパターンの人は、コルチゾールが出続けているため、隠れた炎症が考えられます。この炎症が、睡眠障害を引き起こす可能性があるので注意が必要です
2-3 一見正常だが、症状がある場合
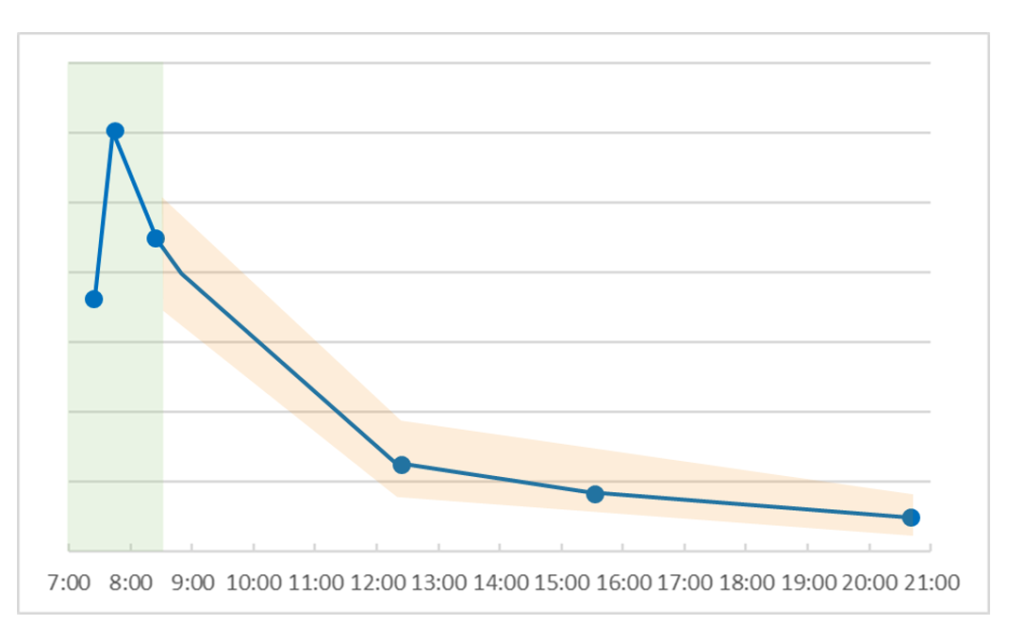
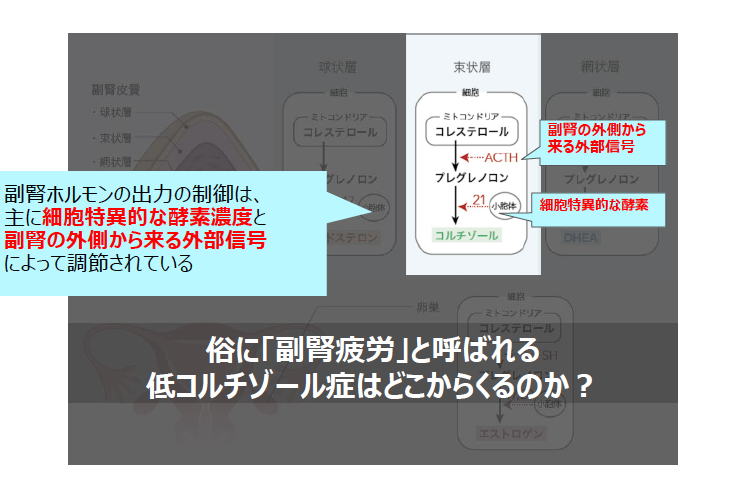
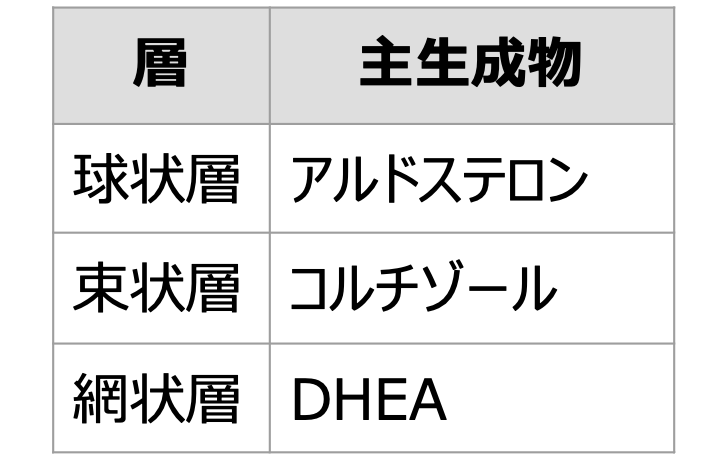
一見正常でCARも正常範囲に収まっていますが、疲れやすくて朝起きられないと言う人のパターンです。その場合、ステージ2の可能性があるのでDHEAを測ることをお勧めします。
DHEA/コルチゾール比率の重要性
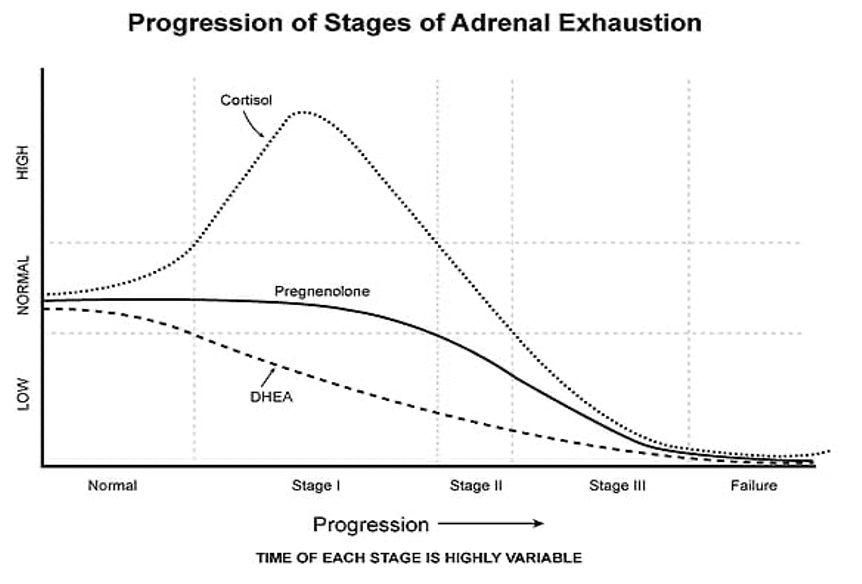
DHEA /コルチゾール比率はHPA軸の機能を見る大切な要素で、多くの場合、コルチゾールレベルだけで判別するのは困難です。ステージ1の場合は、コルチゾールは上昇しますが、ステージ2では下降するので、一見コルチゾールレベルが正常と同じように見えますが、DHEAレベルは正常とは違います。もし症状と唾液中コルチゾール濃度が乖離するようだったらDHEAレベルも測ってみてください。
2-4 CARの低下、日中リズムは正常のパターン
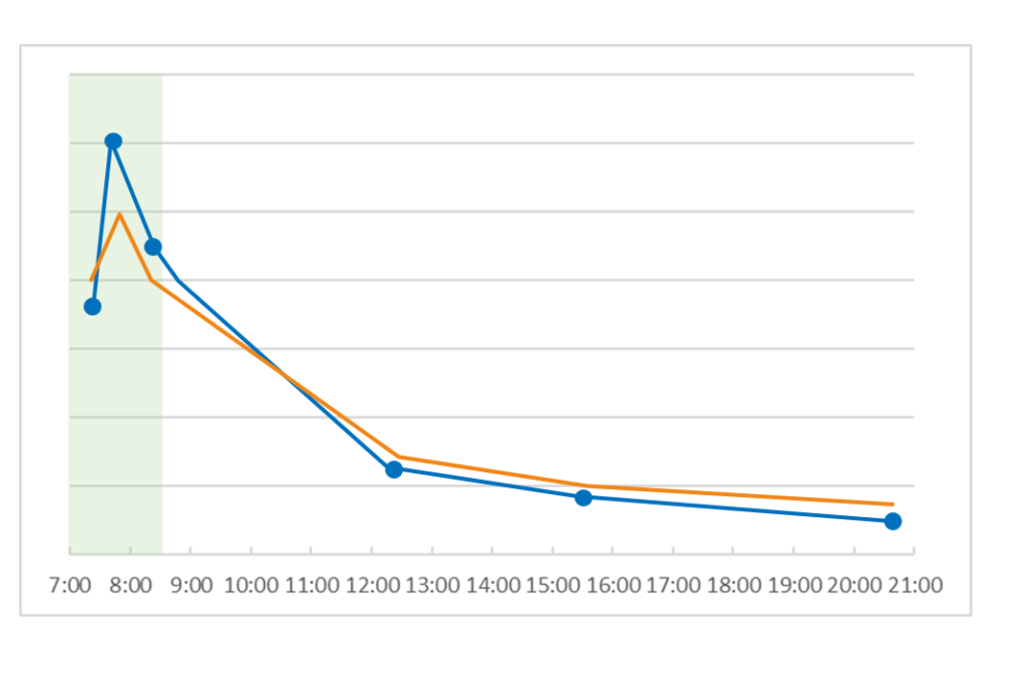
日中は正常ですがアウェイキングレスポンスがない場合のパターンです。それを検出したくて新たに次の検査項目を増やしました。CARが低下している人は、下記のどれかに当てはまりますが、これらは通常の4回の唾液中コルチゾールでは検出できないポイントです。
- PTSD
- 慢性疲労症候群
- 燃え尽き症候群
- 季節性うつの冬季
- 寝不足
2-5 全日で低下しているパターン
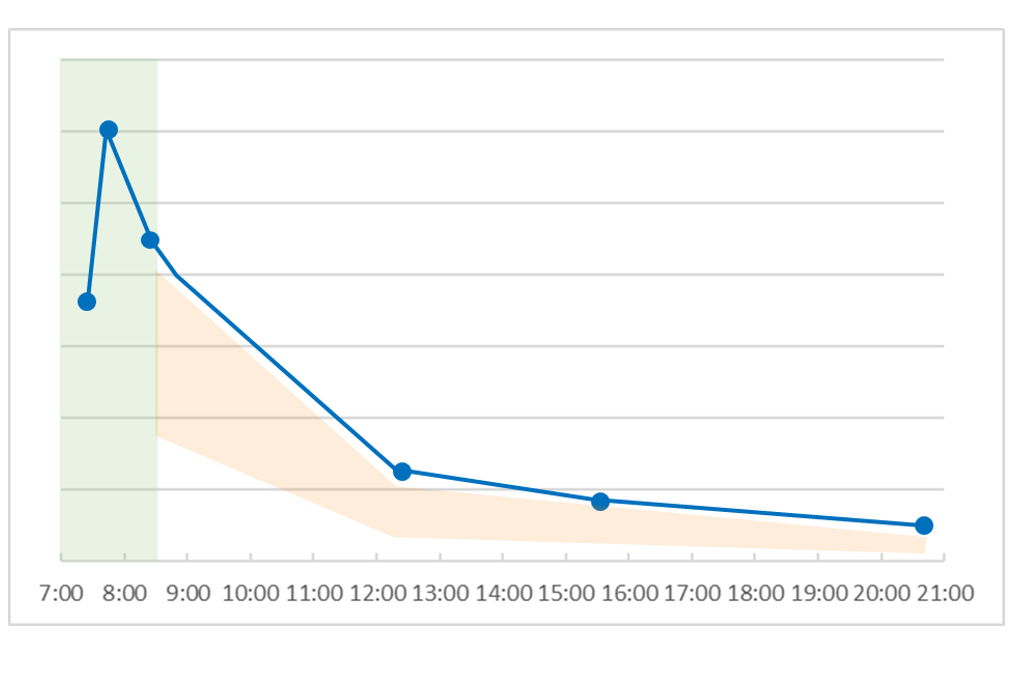
このパターンは、短期の強いストレスか長期の簡潔持続的ストレスにより起こります。短期のストレスの場合、PTSD、過剰フィードバックシステムによるコルチゾール低下なのでDHEAは低下しませんが、長期ストレス場合、多少のストレス増強があっても変化しません。まだコルチゾール検査をしたことがない人は、ぜひこの機会に一回計測してみてください。
3 HPA軸機能回復計画
HPA軸機能の回復方法ですが、副腎に関してはすでにケアされている方も多いと思います。今回強調したいのは、視床下部のストレス反応の正常化です。この4つを4つともケアするということが最終的に治療効果に影響しています。4つのうち1つでも欠けると、副腎疲労外来に長く通うことになるので是非この4つをケア率先してほしいというのが私からの提言です。
| 中枢神経 | 副腎 | ||
| 視床下部のストレス反応の正常化 ・低血糖対策 ・知覚ストレスを減らす ・炎症対策 ・概日リズム | 副腎保護 ・抗酸化 ・アダプトゲン | ||
| フィードバック正常化 ・PC(フォスファチジルセリン) ・アダプトゲン | ステロイドの原料補給 ・ビタミンC ・ビタミンD | ||
| 神経伝達物質のバランス ・神経伝達物質の前駆体、補酵素のサプリ補給 ・DHEAやプレグネノロン | ステロイドの原料補給 ・ビタミンC ・ビタミンB(B5,B3) ・ミネラル(Mg,Zn) ・副腎抽出物 |
3-1 HPAとフィッシュオイル
副腎疲労が脳の問題だと分かると、フィッシュオイルの使用を試したくなると思います。実際、HPA軸にフィッシュオイル効果は、10年以上前から言われています。アダプトゲンやグネシウムも良いですが、検査でHPA軸障害を判別できたら、是非フィッシュオイルを使うことをお勧めします。ただ使用すべきフィッシュオイルの量は少し多めで、外人だと10gほどになります。あまり多いと辛いので、その場合は3gでも効果があると思います。
高城さんのメールマガジンで、C8だけの中鎖脂肪酸を使って一度他の食事を全部やめて油を使えるようにしてから、フィッシュオイルを使うと脳が入れ替わるということが書いてありましたが、副腎疲労の人には辛そうな治療だと思いました。ただ、脳機能を上げるためには重要だと思います。
3-2 運動でコルチゾールレベルが上がる
運動はコルチゾールレベルを上げるために大変重要で、ヨガ、太極拳、気功などで睡眠障害、フラッシュバック、怒りの爆発の大幅な減少など、PTSD症状の軽減ができます。マインドフルネスベースのストレッチと深呼吸運動8週間で、PTSD重症度が大幅に低下したり、認知行動療法・段階的な運動がコルチゾールを高めるとの報告が上がっています。
3-3 トラウマとHPA軸
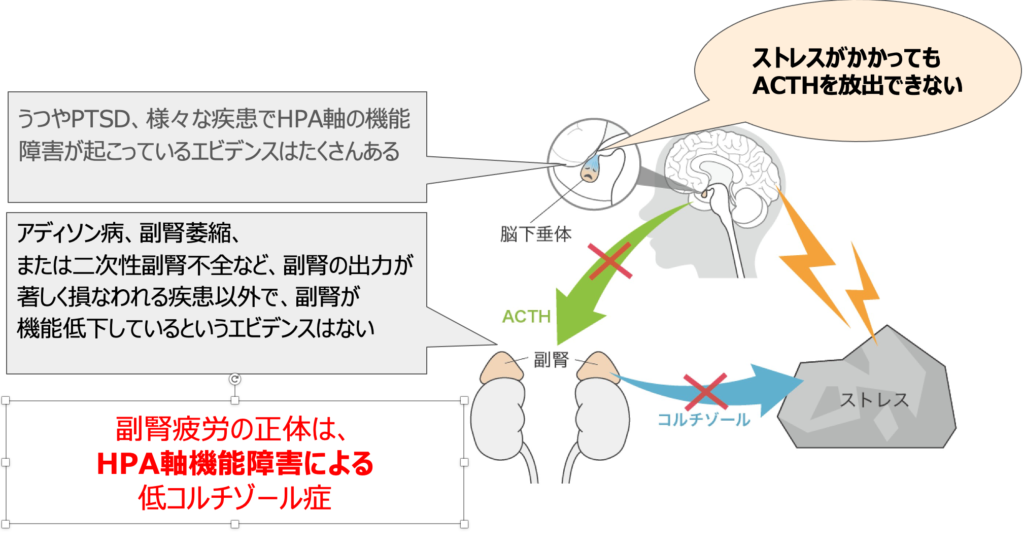
HPA軸の調節不全は心理社会的ストレス、特に外傷性のライフイベントの結果として現れ、ストレッサーのHPA軸変化に対する適応反応は、CFSの素因となるアロスタティック負荷を与える可能性があります。
慢性疲労症候群の50%が子供の頃のトラウマ体験があり、そのトラウマにより、慢性疲労症候群の6倍のリスク増加というエビデンスがあります。ストレスにより母体の海馬のコルチゾール受容体のメチル化、その結果コルチゾールが上昇します。いろんな論文で散見されるのは、特に幼少期のストレスが、副腎疲労、HPA軸障害の発症に大きく影響しているということです。まだエビデンスは不足していますが、幼少期・若年期の経験や家族関係に取り組むセラピストが、とても重要な部分になる可能性があります。
この論文によると「脳はストレスへの反応の鍵となる器官である。何に脅威やストレスを感じるかだけでなく、適応できるのか損傷を与えるかといった生理学的、行動的反応まで決めてしまう」とありますが、生来の資質も非常に影響し、遺伝的素因、性格特性、内向性と低い自尊心、そして出生前と幼児期の経験はストレス反応を増幅します。この部分は、アプローチすべき必須の点だと思います。
4 まとめ
- HPA軸機能障害の病態鑑別に日中リズムとCARが有用
- 対策はコルチゾールの不適切な分泌をさせない事
- 心理学的アプローチ、トラウマ対策の重要性
病態の鑑別には日中リズムに加えて、コルチゾールアウェイキングレスポンス(CAR)を見ることで、PTSDやトラウマを発見でき、その場合は心理的アプローチが必要です。HPA軸が狂うのはコルチゾールの不適切な分泌があった場合に置きるため、それを予防することです。
心理的アプローチやトラウマ対策は重要だと思います。まず自分でできることは、自己肯定感を上げることです。色々な悩みは人が解決してくれるものではないので、自分自身が解決していくしかありません。何故解決しないかというと、勇気がないからかもしれないので、それを勇気づけてあげることはカウンセラーの仕事としてとても重要だと思います。