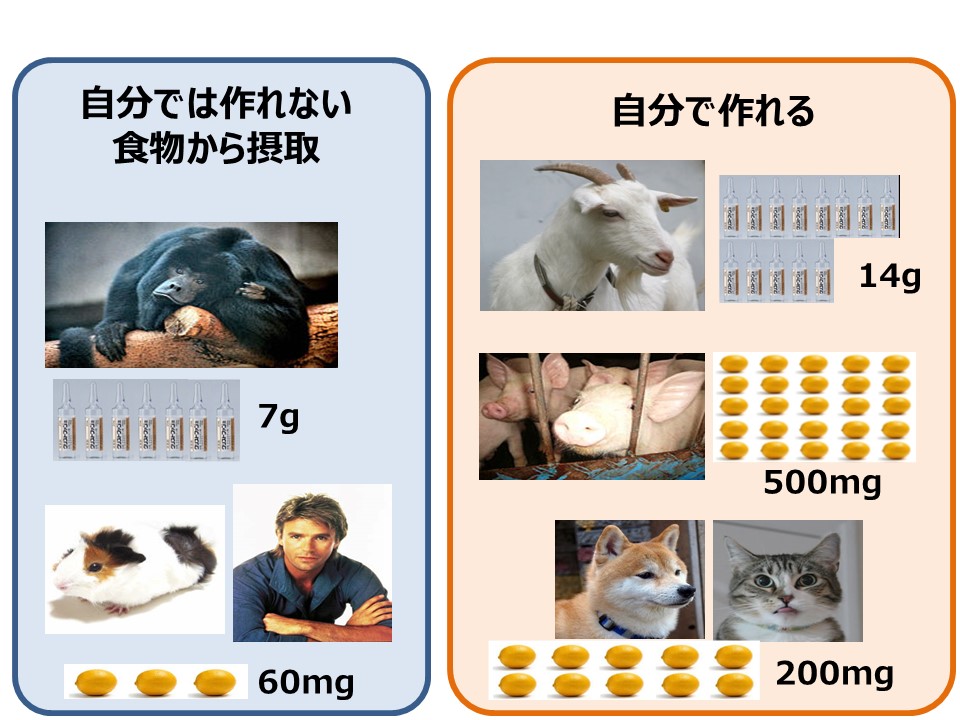
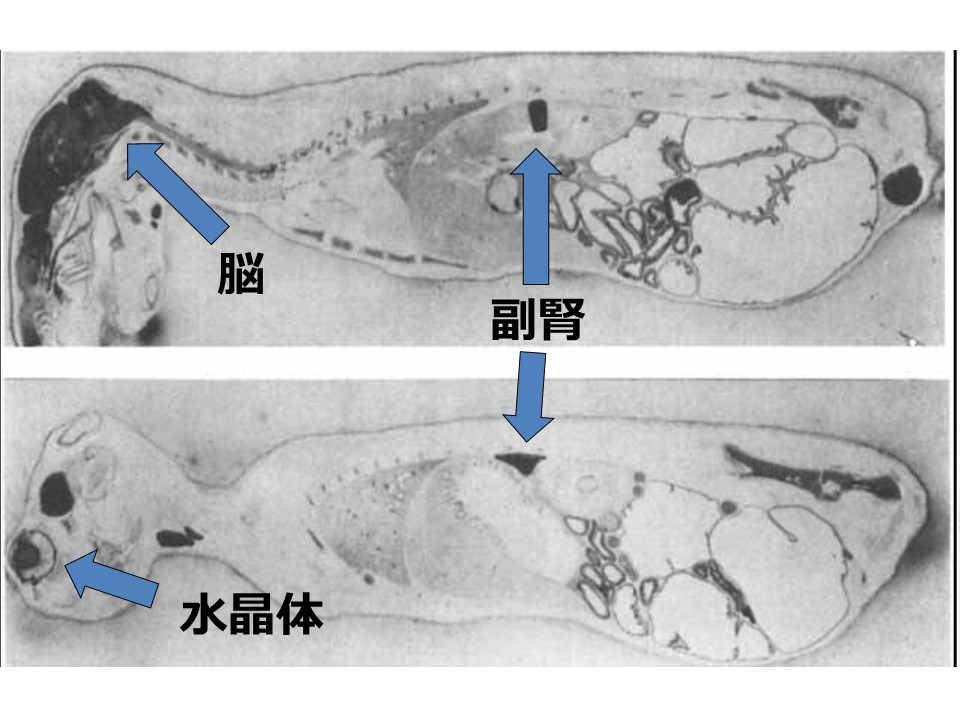
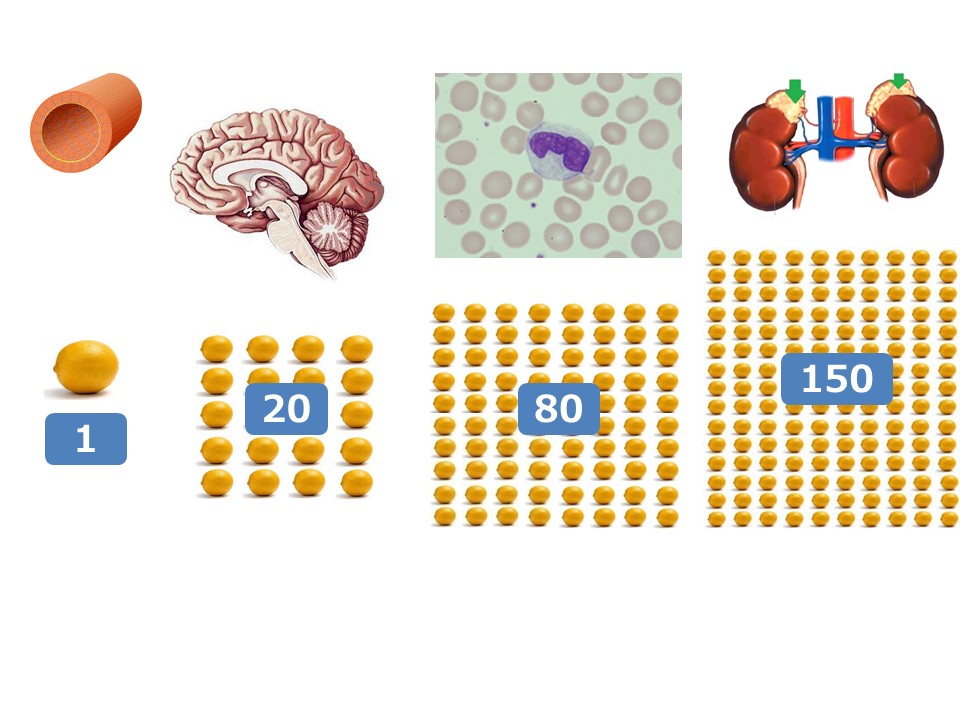
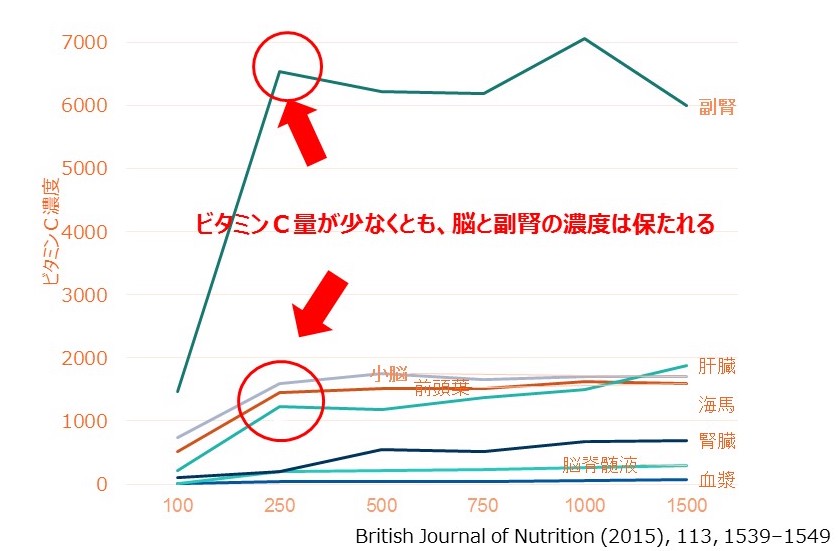
治療には順番が大切で、ついつい腸の病原菌対策を早くやってしまいたい衝動に駆られますが、最初にやるべきことは腸の炎症を抑える事です。そのためには副腎疲労を先にケアする必要があります。だからこそ低血糖を治し、腸の炎症を抑える食事を先にすべきなのです。ここでは、血糖値が乱高下しない食べ方や、脳のパフォーマンスを最大限にあげるための脂質の種類の選び方と調理方法、腸の炎症をとり疲れ知らずになる食事メニューなど、誰もが目指すべき食事内容について学んでください。目標は自宅で調理する場合でも、外食でメニューを見る時にも自分に最適な食事を選べるようになることです。
1. 血糖値が乱高下しない食べ方
血糖を安定的に供給するためには、一日三食の食事を摂ることは大前提です。しかし、一日三食を食べても血糖値の調節がうまくできず、血糖値が乱高下してしまう人が少なくありません。集中力の低下、眠気、イライラ、うつ症状、不安、頭痛、疲れなどの症状が慢性的にある場合は、食後に血糖値の急上昇や急降下があるかもしれません。食後に高血糖がある場合は、食べ方の順番を工夫したり、食後に運動を取り入れることで対処することができます。夜間低血糖がある場合は、就寝前や日中の食間に補食を摂るようにすると良いでしょう。また、食間に血糖値が低下する場合は、糖質量が少なすぎないか食事内容を振り返ってみるとともに、食間に補食を摂るようにすると良いでしょう。
1-1. 血糖値の乱高下が不調を引き起こす
多くの人が一日三食の食事を摂っているかと思いますが、それは血糖を安定的に供給するために理にかなっていることです。食事から摂取した糖質はブドウ糖に分解され、血糖値を上昇させます。血糖値が上昇すると私たちは満足感を感じることができます。しかし、食後2,3時間が経つと小腹が空いてきて、また次の食事を摂ることで血糖値が上昇する、というように血糖値は常に一定になるよう調節されています。しかし、この血糖調節がうまくいかず血糖値が急激に上がったり下がったりしてしまう人が少なくありません。
このような症状はありませんか?
該当項目が多い場合は、血糖値の乱高下があるかもしれません。
- 甘いものやジュースをほぼ毎日摂っている
- 空腹感を感じておやつを食べることが多い
- 食後に強い眠気を感じる
- イライラ、不安感、恐怖心などがある
- 集中力が低下している
- 動悸や頭痛がある
- 肩こり、筋肉痛がある
- 安定剤や抗うつ剤を使用しても症状が改善しない
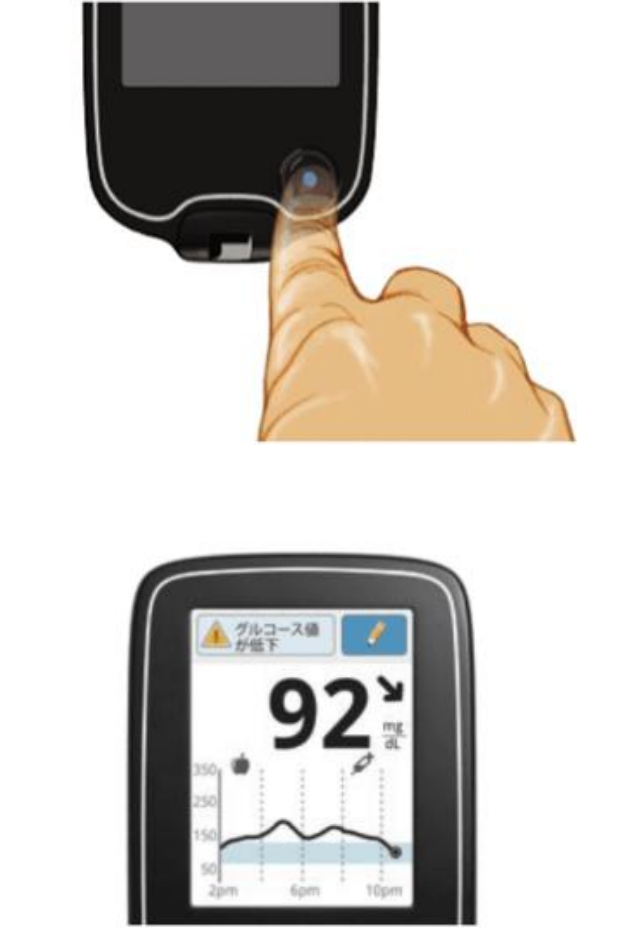
該当項目が多かった場合は、”フリースタイルリブレ”という血糖測定器をAmazonで購入して血糖値をモニタリングしてみると良いでしょう。あなたの血糖値が80~140の範囲になっているか確認してみてください。もしその範囲を上回っていたり、下回っていた場合は、次にご紹介する対処法を実践してみてください。
1-2. 食後に高くなりすぎる場合
食後に血糖値が140を超えている場合は、血液中には食事から摂取したブドウ糖はたくさんあるのに、細胞内に取り込むことができないため、高血糖になっている状態です。その原因は、インスリン抵抗性があるからです。インスリン抵抗性は「インスリンの効き具合」を意味します。 つまり、膵臓からインスリンが分泌されているにもかかわらず、インスリンに対する感受性が低下し、その作用が鈍くなっている状態を意味しています。
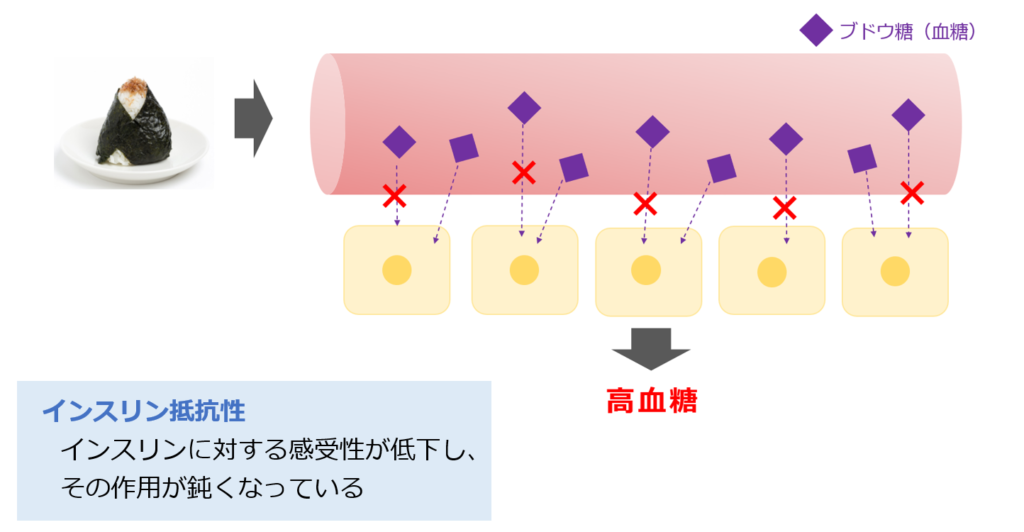
このような場合、血糖値を急上昇させない食べ方のコツがあります。
「サラダ(食物繊維)」→「おかず(タンパク質)」→「ごはん(糖質)」の順番で食べてみましょう。野菜や海藻、キノコに含まれる食物繊維には糖の吸収をゆるやかにする効果があります。さらに、オリーブ油や亜麻仁油などをドレッシングとしてサラダにかけて食べると食物繊維と油の影響で血糖の吸収はよりゆるやかになります。その後に、肉や魚などタンパク質がメインのおかず、そして最後に、ごはんやパンなどの主食を食べます。このような食べ方をすることで糖質の吸収がゆるやかになり血糖値の急上昇を防いでくれます。
また、運動不足はインスリン抵抗性の原因になりますので、運動習慣をつけると良いでしょう。今日からできる方法としては、食後に軽めの運動(スクワットや足踏み運動など)をすると、筋収縮が刺激となり、血液中のブドウ糖を細胞内に取り込むのを促すことができますので血糖値を下げることができます。
このように、食後に高血糖がある人は、食べ方の工夫と食後の運動を取り入れてみてくださいね。ただし、食後血糖値が200を超える場合は糖尿病の可能性が考えられますので、自己判断せずに受診をするようにしてください。
1-3. 夜間や食間に低下する場合
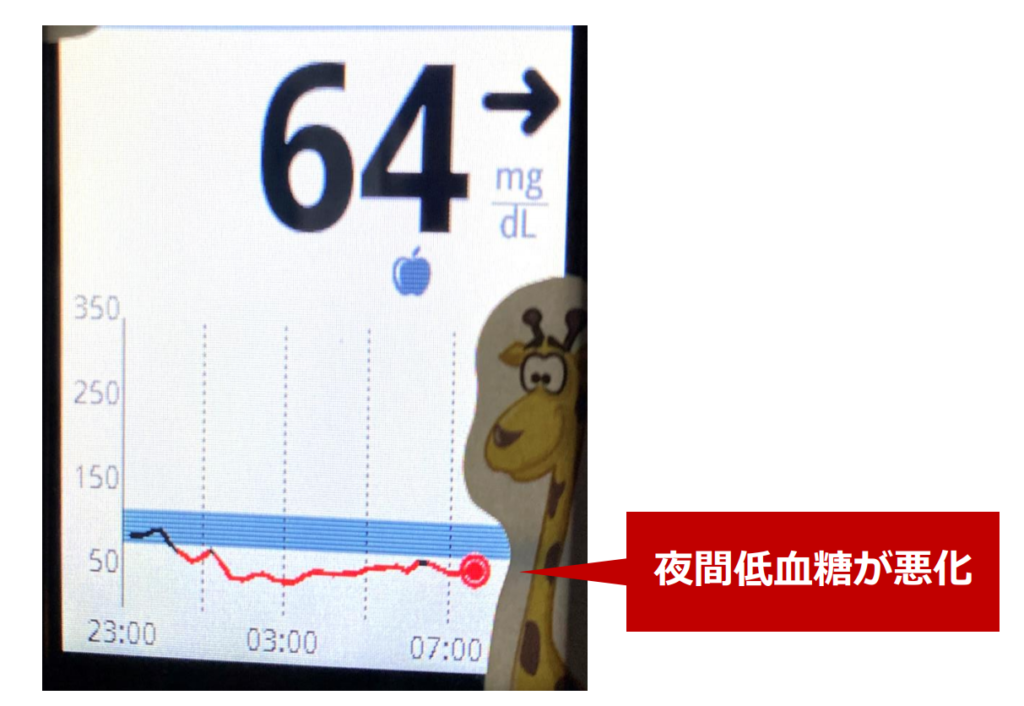
これは私がリブレで測定した血糖値の推移です。夜間に血糖値が低下していますので、「夜間低血糖」をきたしていることがわかります。夜間低血糖とは、その名の通り、夜間(寝ている間)に血糖値が80を下回り、低血糖を引き起こしている状態です。夜間低血糖を起こしている人は、歯ぎしりや食いしばり、中途覚醒、肩こり頭痛などがあることが多いです。
対策は、日中に補食を摂ることで低血糖を起こさせないようにすることが夜間低血糖の防止になります。また、就寝前にも軽めの補食(ハチミツ、スープ、MCTオイルなど)を摂ることで夜間低血糖を防ぐことができます。
それでは、食間に低血糖が起きている場合はどうでしょうか。これは食事の糖質摂取量が少なかったり、食間が長く空きすぎていることが考えられます。例えば、下の図のように7時に朝食、12時に昼食、19時に夕食をした場合で考えてみましょう。それぞれ食事の間が5時間空いています。食事由来の糖質は、食後2,3時間も経つと底をついてしまいますので、食間が5時間以上空くと血糖値がどんどん低下していき、低血糖を起こしてしまいます。
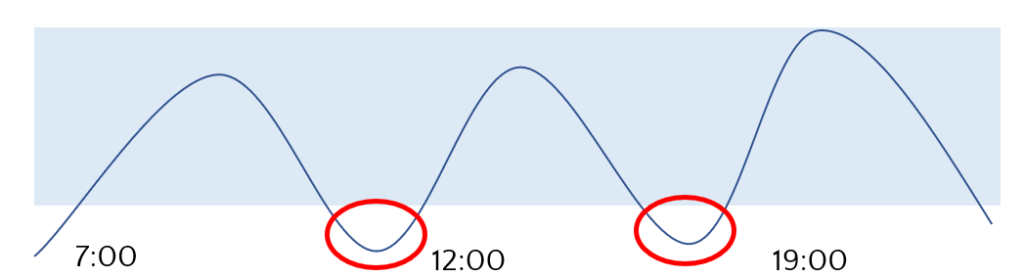
このような人は、食間に補食を摂るようにしてみてください。補食のタイミングは、朝食と昼食の間の10時頃、日内変動で血糖値が最低値となる午後16時前の午後15~16時の間に摂ると良いと思います。補食にオススメなのは、ミニおにぎり、さつまいも、甘栗、スープ、ゆで卵、ヨーグルト、枝豆、煮干し、するめ、鯖缶などです。
2. 炎症を抑えて疲れ知らずになる食事
体内に炎症が生じると、副腎から抗炎症作用のあるコルチゾールが分泌されます。コルチゾールは血糖値や血圧を最適範囲内に維持する働きや抗ストレス作用があるため、慢性炎症があるとコルチゾールがどんどん動員されてしまうため、血糖値や血圧が低下したときに最適範囲内に維持することができなくなったり、ストレスを打ち消すことができなくなってしまいます。
その結果、引き起こされるのが低血糖や低血圧、うつ症状などの副腎疲労です。副腎疲労は体内の炎症が引き起こしたコルチゾールの慢性的不足とも言えます。この状況を打破するためには、根本原因である炎症を突き止め、炎症を抑制することが重要になります。ちなみに、ストレスや不規則な食生活なども脳は同じ炎症として認識するため、コルチゾールを過剰に分泌させてしまいます。
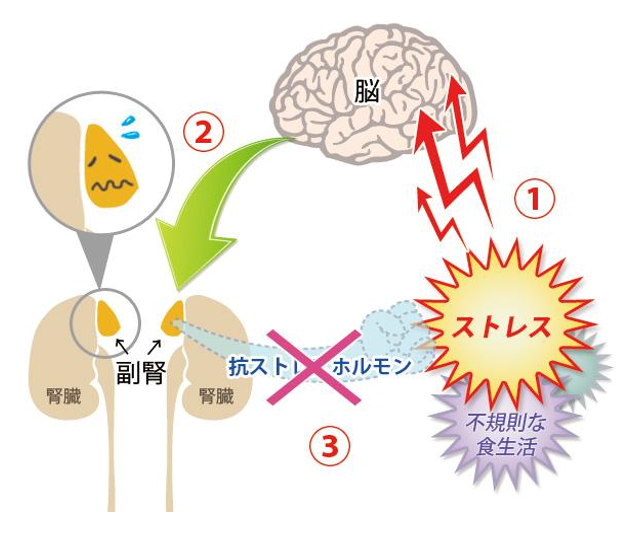
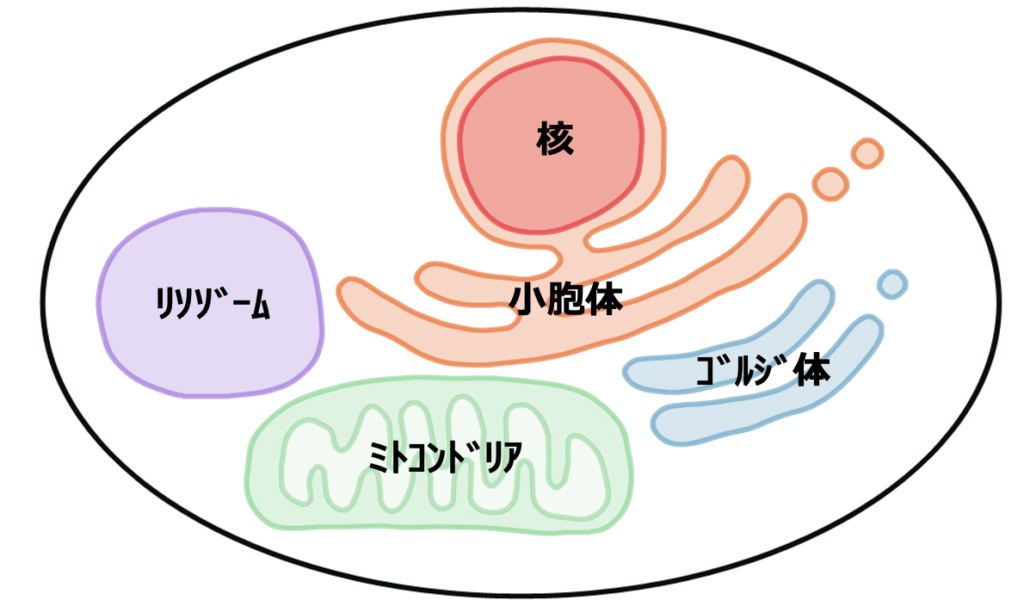
炎症は一つ一つの細胞の細胞膜から発生しますので、細胞膜を安定させて炎症が起こらないようにする。もしくは、炎症が起きたとしても初期炎症の段階で炎症を抑えることが重要です。豚レバーや卵黄に含まれるアラキドン酸は炎症を助長させるため、控えることが望ましいです。一方、亜麻仁油や荏胡麻油に含まれるα-リノレン酸や魚に含まれるEPAは炎症を抑制する働きがありますので積極的に摂取すると良いでしょう。
炎症によって傷ついた腸粘膜の修復には、ボーンブロスがオススメです。ボーンブロスには、グルタミンやグリシンなど腸の粘膜を修復して炎症を抑えるアミノ酸が豊富に含まれています。他にも、亜鉛やビタミンAも腸粘膜の修復には必要不可欠な栄養素ですので、意識して摂るようにしてください。
2-1. 隠れた炎症
腸、喉、歯。
この三つは、体内の隠れた炎症の三大要因ですが、特に腸は自覚症状がないので自分では炎症があることに気づくことが難しいです。
炎症を抑制するホルモンは副腎から分泌されるコルチゾールが有名です。その炎症を抑える働きから、ステロイド系抗炎症薬として皮膚科などの治療にも広く使われているのは皆さんもご存知だと思います。コルチゾールはストレスを受けた時に、その分泌が増えることから「ストレスホルモン」とも呼ばれており、生命維持にもっとも重要な役割を果たすステロイドホルモンです。
コルチゾールの主な働きは、炎症抑制の他にも血糖値を最適範囲内に維持することや、血圧上昇作用、ストレスを打ち消すなどの作用があります。このように生体にとって重要なコルチゾールですが、体に隠れた炎症があると、ステロイド薬を使うように炎症を抑制するためにコルチゾールが慢性的に分泌されてしまいます。
先述した通り、コルチゾールの役割は炎症抑制以外にも重要な働きがたくさんあるので、炎症抑制のためにコルチゾールが使われてしまうと、血糖値や血圧が低下したときに最適範囲内に維持することができなくなったり、ストレスを打ち消すことが困難となってしまいます。その結果、引き起こされるのが低血糖や低血圧、うつ症状などの副腎疲労です。
隠れた炎症がある限り、どんなに高価なサプリメントを摂っても根本的な治療にはなり得ません。副腎疲労の症状がある場合、まずは隠れた炎症がないか疑ってみてください。隠れた炎症の場所は、腸、喉、歯でしたよね。それぞれ、まずは専門医を受診してみると良いと思います。
2-2. 腸の炎症を抑える食事
ところで、炎症はどこから起こるかわかりますか?
細胞レベルで考えると炎症の初期段階は「細胞膜」から起こります。火災の場合、発生から2分以内の初期消火がカギとなるそうですが、体内の炎症も初期段階で収束させることが炎症抑制のカギとなります。要するに、細胞膜を安定させて炎症が起こらないようにする。もしくは炎症が起きたとしても初期炎症の段階で炎症を抑えることがとっても重要です。
まず、腸に炎症をきたす食品を避けることが大前提です。腸に炎症をきたす食品はグルテン、カゼイン、白砂糖(果糖ブドウ糖液糖)、加工食品、トランス脂肪酸の5つです。これらの食品はできる限り食べないようにしてください。
腸の粘膜細胞に炎症が起こると、細胞と細胞の間に隙間ができてしまいます。すると、隙間から本来は漏れ出ないはずの細菌や毒素、未消化のたんぱく質などが腸の外へ漏れ出してしまいます。これをリーキーガット症候群と言います。
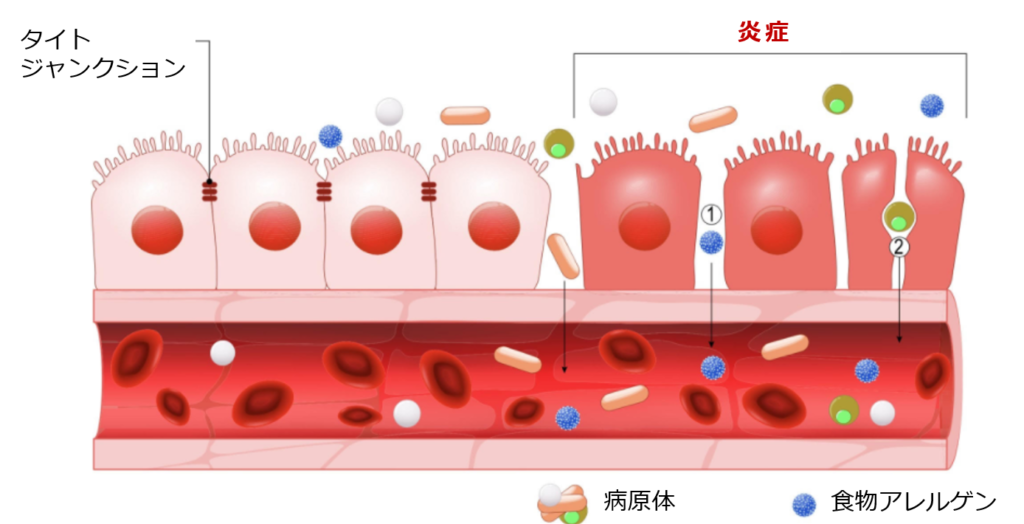
炎症を抑制するには食事の「油」の摂り方が大変重要です。細胞膜は脂質二重層という脂質で構成されていますが、これは食事の影響を100%受けます。卵黄や豚レバーに多く含まれるアラキドン酸は、代謝の過程でプロスタグランジン2という炎症物質に変換されますので控える必要があります。一方、亜麻仁油や荏胡麻油に含まれるα-リノレン酸や魚に含まれるEPA(エイコサペンタエン酸)は炎症を抑制する働きがありますので、細胞膜が安定し、炎症の予防に役立ちます。
アラキドン酸を多く含む食品ランキング
https://fooddb.mext.go.jp/ranking/ranking.html
2-3. 腸の粘膜を修復する食事

腸の粘膜を修復するには、ボーンブロスという鶏や豚、牛、魚などから煮出したスープがオススメです。煮出したタンパク質がグルタミンやグリシンなどのアミノ酸の状態になっているため、消化に負担がかからない上に腸の粘膜を修復して炎症を抑えるのに役立ちます。
ボーンブロスはその名の通り、鶏や牛などの骨から煮出しているので、カルシウムやマグネシウムなど体の機能を整えてくれるミネラルや、皮膚や髪、爪などを構成するコラーゲンも豊富に含まれています。ミネラルたっぷりのお塩「ぬちまーす」で味付けをして美味しく腸粘膜を修復しましょう。
また、ビタミンAや亜鉛も腸の粘膜を修復するのに必要な栄養素です。ビタミンAが豊富な食品はうなぎやレバーなどですが、豚レバーはアラキドン酸が多く含まれるので鶏レバーが良いでしょう。亜鉛が豊富な食品は、牡蠣、あわび、牛肉、カツオ、煮干し、するめなどです。
2-4. 副腎ケアも大切に
最後に忘れてはいけないのが副腎ケアです。副腎疲労があると炎症を抑えるコルチゾールの分泌が不十分になるため炎症体質を助長してしまいます。ですので、消化に負担をかけずにすぐエネルギー源となり、低血糖の防止にもなるココナッツオイルを加熱調理に使用すると良いでしょう。

3. カンジダ菌を増やさない食事
カンジダは常在菌ですので、私たちの皮膚や粘膜の上に存在していますが、それだけでは問題になりません。カンジダが問題になるのは、カンジダが過剰に増殖してコロニーを形成し、全身症状を引き起こしてしまうことです。カンジダ治療をされた方もいるかと思いますが、カンジダは常在菌なので、治療したからと言ってゼロにすることはできません。
まず、現状を知るために「カンジダ菌チェックリスト」であなたのカンジダ危険度を調べてみてください。
カンジダ菌チェックリスト
□ 抗生剤、ピル、ステロイド剤を複数回使用した(または使用中)
□ 慢性の前立腺炎、膣炎など生殖器の感染症がある
□ 化学物質過敏症(香水、たばこ、殺虫剤など)がある
□ パンや甘いものが無性に欲しくなる
□アルコールをほぼ毎日飲む
□ 疲れている、消耗している
□ 集中力や記憶力の低下がある
□ 胸やけ、腹部膨満感、下痢や便秘がある
□ 生理不順、月経痛が強い
□ 手先が冷たい
□ イライラしやすい
□ 頭痛持ちである
□ 慢性鼻炎、副鼻腔炎がある
いかがでしたか?
2つ以上チェックがつく場合は、カンジダ菌によって健康が害されている可能性が高いといえます。「カンジダが増殖しているなんて最悪!」そう思った方も多いと思いますが、慌てることはありません。カンジダを増やさないためには、食生活がとても大切なんです。これから教える6つのコツさえ心がければ、私たちはカンジダが悪さをしないように自分でコントロールすることができるのです。これから先のあなたの人生で、カンジダを増殖させない術を教えます。さぁ、メモのご準備を忘れないでください。
3-1. 安易に抗生物質は飲まない
抗生物質の使用はカンジダ増殖を引き起こす一番の要因です。
もし、あなたが6ヵ月以内に抗生物質を服用していたら、体内でカンジダが過剰増殖している可能性が十分にあります。なぜなら、抗生物質の効果は広範囲に渡るため、病原菌だけでなく、腸内の善玉菌をも死滅させてしまうからです。
腸内環境は、善玉菌が豊富にあることでカンジダなどの悪性細菌の繁殖を防いでいます。正常な腸内環境が崩壊してしまうと、空いた腸内スペースにカンジダが入り込み、短時間のうちに腸内pHをカンジダが好むアルカリ環境に変化させてしまいます。すると、あっという間に腸管組織を占領し、様々な症状を引き起こします。
すでに抗生物質を使用しているのであれば、一刻も早く乳酸菌などのプロバイオティクスを摂ることが重要です。プロバイオティクスの摂取が抗生物質の効き目を阻害することはありません。プロバイオティクスの効果を最大限に引き出すためには、抗生物質の開始前に服用をすることです。そうすることで、腸内フローラを最高のコンディションに持っていくことができ、早い段階からプロバイオティクスの効果を実感することができます。
もちろん手術後の感染防止など抗生物質が必要な場合もありますので、主治医とよく相談し、患者と医師の双方が納得した上で治療を進めていくことが大切です。
3-2. カンジダに栄養を与えない
カンジダは主に砂糖などの単純糖質を好んで取り入れるため、宿主である人は糖分の渇望症状がしばしば見られます。チェックリストの「パンや甘いものが無性に欲しくなる」に該当しませんでしたか?
カンジダ菌が単純糖質を好む理由は、砂糖のような単純糖質は面倒な代謝を必要とせず、すぐにエネルギーに変えることができるからです。カンジダ菌を増やさないために、お菓子、ケーキ、チョコレート、アイスクリーム、清涼飲料水などの甘いものはすべて控えるようにしましょう。
「な~んだ!ヘルシー志向の私はお菓子なんて食べないから大丈夫ね」
そう思った方には残念なお知らせですが、実は果物に含まれる果糖も単純糖質なのでカンジダを増殖させます。さらに、果物はアルカリ性食品のため、カンジダを悪性度の高い菌糸形に変化する最適な腸内環境を与えることになってしまうんです。
あなたがさっき食べたスイーツや果物でお腹の中のカンジダを餌付けして、どんどん増殖を促してしまっているんです。そうなると無性に甘いものが食べたくなって、ますますカビが増えていくという悪循環に陥ってしまいます。カンジダのエネルギー源である砂糖や果糖を断ち切ることで、カンジダが増殖し、菌糸形へ変化するのを防ぐことができます。

料理では、照り焼きソースやチリソース、すき焼き、味噌煮などの甘辛いタレにも意外とお砂糖が含まれているので要注意です。これらの甘いたれは避けて、塩コショウでシンプルに味付けにしたものや柚子胡椒、ハーブ、スパイスなどを使ったお料理がおすすめです。料理に使う砂糖の代用品には羅漢果や本みりん、ステビアなどがオススメですが、使いすぎには注意してくださいね。

一つ注意して頂きたいのは、すべての糖質をやめる必要はない、ということです。ごはんなどの炭水化物の摂取を極端に控えてしまうと低血糖を助長し、副腎疲労を悪化させてしまう恐れがあるためです。お米やイモ類、お蕎麦などの複合糖質はカンジダのエサにもなりにくいので、適量をよく噛んで食べるようにしてください。
3-3. カビが生えやすい食品は避ける
食品にカビを生やしてしまったという経験をされた方も多いと思います。パンやお餅に生えてしまったカビを取り除いて食べている……なんて人もいるのではないでしょうか。

しかし、それは絶対にNG
目に見えるカビは氷山の一角なので、いくらきれいに取り除いたつもりでも、カビ毒や菌糸が足を延ばして食品の中にたくさん残っています。それらを食べることは、カビそのものを体内に取り入れていることになるので自殺行為です。絶対にやめるようにしましょう。
それなら加熱しちゃえばいいじゃん!そう思った方はいませんか?ところがどっこい、カビ毒は、通常の調理や加工の温度(100℃~210℃)や時間(60分以内)では、完全に分解することはできません。カビが生えたら潔く捨てましょう。
また、カンジダは真菌類ですので、同じ真菌類であるカビが生えやすい食品はできるだけ避けるようにしましょう。具体的に言うと、トウモロコシ、コーヒー、小麦、大麦、ナッツ類、豆類、乾燥果実、バナナなどの外国産の果物などです。カビを避ける一番簡単な方法は、とにかく新鮮な食品を選んで早めに食べるようにすることです。例えば、トウモロコシやバナナも購入してすぐに食べる分にはカビが生えるリスクは少ないです。また、ナッツ類などは常温保存ではなく、冷凍庫に保存するだけでカビの発生を抑制することができます。
気を付けて欲しいのが、納豆、味噌、麹、甘酒、酒粕、キムチなどの発酵食品です。これらはカンジダがお腹にいる人にとっては悪い方向に発酵を助長してしまうことがあるようです。ですので、発酵食品は慎重になる方が良いかと思いますが、個人差があるので医師に相談したり、様子を見ながら調整するようにしてください。
3-4. 腸内環境を酸性に保つ
私たちの腸内には、善玉菌、悪玉菌、日和見菌の三種類の腸内細菌がいます。日和見菌とは、悪玉でも善玉でもない中立な菌のことです。からだが元気な時は無害ですが、疲労やストレスなどで免疫力が低下したときや悪玉菌が増殖したときに身体に悪影響を与えるようになります。
カンジダ菌はヒトの腸内にいる常在菌で日和見菌です。健康なときはカンジダによる症状はありませんが、腸内環境が悪化すると過剰に増殖し、全身症状を引き起こします。カンジダを暴走させないためには、腸内環境を整え、カンジダが過剰増殖しない腸内環境にすることが重要なんです。その鍵を握るのが、腸内で起こる「乳酸発酵」です。
カンジダは酸性環境に弱い
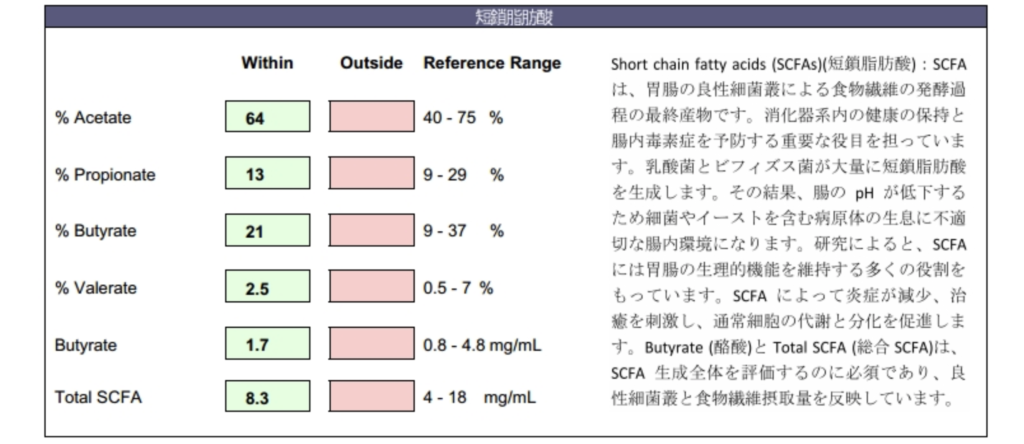
乳酸発酵は、腸内で乳酸菌やビフィズス菌などの善玉菌が働くことで起こります。乳酸発酵が進むと、腸は自然とビタミン群やアミノ酸、短鎖脂肪酸などの栄養素を合成するようになります。短鎖脂肪酸が作られることで、腸内環境が酸性に傾き、酸性環境に弱いカンジダなどの悪玉菌が減り、結果として腸内環境が整うことになります。
それでは、善玉菌に乳酸発酵を起こさせ、腸内環境を整えるためにはどのような食材を選べば良いのでしょうか?
その答えは、善玉菌のエサとなる水溶性食物繊維とオリゴ糖を積極的に摂ることです。食物繊維には、水に溶ける水溶性食物繊維と、水に溶けない不溶性食物繊維があり、善玉菌の増殖に特に効果的なのは水溶性食物繊維です。
水溶性食物繊維を多く含む食品
こんにゃく、舞茸、もずく、玉ねぎ、ごぼう、オクラ、かぼちゃ、モロヘイヤ、アボカド、ワカメ、めかぶ、とろろ昆布、アボカド、キウイ、プルーンなど
オリゴ糖を多く含む食品
大豆(豆類)、玉ねぎ、ネギ、ニンニク、ゴボウ、アスパラガス、トウモロコシ、ブロッコリー、カリフラワー、アボカド、バナナ、リンゴなど
これらの食品を毎日の食卓に取り入れて、善玉菌の働きを活発にし、腸内環境を整えることでカンジダ菌の増殖を抑制することができます。
3-5. 抗菌作用のある食品やハーブを活用する

食品やハーブなどの中に、天然の抗菌作用を示すものがあるので、それらを活用すると良いでしょう。カンジタに有効性のある代表的なものは、グレープシードオイル、オレガノ、ローズマリー、ココナッツオイル、MCTオイル、リンゴ酢、ニンニクなどです。カンジタは抗菌剤だけでなく、ハーブなどにも耐性をつくることが知られています。3種類以上のハーブを併用するか、ローテーションで使用して耐性化を避けるように使用してください。
副腎ケアのところでオススメしたココナッツオイルは加熱ができるので、調理で使用することができます。さらに、カンジダに対する抗菌作用もあるし、低血糖の防止にもなりますのでキッチンにあると重宝しますよ。
3-6. シュウ酸は茹でて排出せよ
お腹でカンジダが増殖している場合、有機酸検査でシュウ酸が高く出ていることが多いです。「じゃあ、シュウ酸が多く含まれている食品は控えよう」と思うかと思いますが、シュウ酸は様々な食品に含まれているので、低シュウ酸ダイエットをしてしまうと食べるものが少なくなってしまいます。
シュウ酸はいわゆるアクの成分ですので、特にシュウ酸を多く含むホウレンソウ、バナナ、芽キャベツ、レタス、ブロッコリー、キャベツ、ココア、紅茶などの摂取には注意が必要です。シュウ酸は「水に溶ける」という特徴がありますので、シュウ酸を多く含む食材は、茹でることで茹で汁にシュウ酸が溶け出るため、食材の中に含まれるシュウ酸を減らすことができます。ほうれん草はシュウ酸が特に多い食品ですが、茹でるとシュウ酸の半分以上は流れ出てしまいます。ほうれん草はサラダではなく、お浸しがオススメです。

シュウ酸はカルシウムと結びつく
シュウ酸は腸内でカルシウムと結びつき、シュウ酸カルシウムとして便に排出されます。すると、腸で吸収されるシュウ酸が少なくなるのでシュウ酸値は下がります。ですので、シュウ酸の多い食品を食べるときは一緒にカルシウムを摂ると良いでしょう。例えば、ほうれん草のお浸しにかつお節をかけるのは非常に理にかなっていることなんです。なぜなら、かつお節にはカルシウムが多く含まれていますので、腸内でほうれん草のシュウ酸とかつお節のカルシウムが結合してシュウ酸カルシウムとなり、便として排出されるからです。